
O passo a passo do coito programado e para quem é indicado
O coito programado é uma técnica de reprodução assistida de baixa complexidade em que vamos determinar o melhor período do ciclo menstrual para o casal ter relações sexuais com objetivo de engravidar.
Nesse tratamento, a fertilização ocorre no próprio organismo da mulher, seja com o ciclo natural, ou com uso de medicamentos indutores da ovulação.
Apesar de não necessitar de uma estrutura de laboratório complexa para sua realização, o coito programado pode contar com uma série de exames para garantir que essa é a melhor estratégia para o casal.
O que você precisa saber sobre a receptividade do endométrio
Um dos fatores mais importantes para que a gravidez ocorra, seja de forma natural ou por meio da reprodução humana assistida, é a receptividade do endométrio.
Esse é o momento em que a parede do útero, revestida pelo tecido endometrial, está receptiva para que o embrião se fixe e continue a se desenvolver de maneira adequada.
Mesmo um embrião saudável, formado por óvulo e espermatozóide de qualidade, poderá não se fixar no útero se o endométrio não estiver receptivo, motivo pelo qual o tratamento de fertilidade costuma envolver o preparo do endométrio.
Anomalias do útero e infertilidade: tudo que você precisa saber
Caso algum problema ocorra durante o desenvolvimento dos ductos mullerianos, a mulher poderá nascer com alguma anomalia uterina como o útero bicorno, unicorno, septado ou didelfo. No post de hoje do nosso blog, explicamos como essas malformações podem impactar a fertilidade feminina.

Aconselhamento genético: um aliado da reprodução humana assistida
Você já ouviu falar em aconselhamento genético? Trata-se de um importante papel realizado por um profissional da saúde especializado que vai auxiliar no diagnóstico, tratamento e manejo das consequências causadas por uma mutação genética hereditária. Além disso, ele pode ser um excelente aliado da reprodução humana assistida.

Dia do Orgulho LGBTQIA+: Reprodução assistida para famílias homoafetivas e transafetivas
Hoje é dia do Orgulho LGBTQIA+, então, precisamos celebrar os direitos conquistados com muita luta por esse grupo tão diverso! Um deles é o de formar uma família e a reprodução humana assistida tem um papel importante em possibilitar que muitas dessas pessoas possam realizar o sonho de gerar seus próprios filhos. No post de hoje do blog, explicamos como o nosso trabalho pode ajudar casais homoafetivos e pessoas trans.
Teste genético pré-implantacional: a diferença entre PGT-M E PGT-A
Depois de serem desenvolvidos em laboratório, os embriões obtidos no processo de Fertilização In Vitro (FIV) podem passar por um processo chamado teste genético pré-implantacional.
Trata-se do rastreamento dos 24 cromossomos numa amostra coletada de cada um dos embriões gerados, com o objetivo de identificar problemas que podem afetar o sucesso da implantação e o desenvolvimento do feto, bem como causar perda gestacional ou síndromes genéticas.
Outra utilização interessante do teste genético é na avaliação da possibilidade de herdar doenças hereditárias caso um dos pais tenha alterações genéticas que possam ser transmitidas aos seus descendentes. É o caso de mutações genéticas causadoras de câncer, anemia falciforme ou fibrose cística, por exemplo.
Em resumo, o teste genético implantacional (PGT: Preimplantation Genetic Testing) permite que apenas embriões saudáveis sejam transferidos para o útero, aumentando as chances de sucesso da FIV e da gestação como um todo.
Por fim, dependendo do que estamos procurando ou do motivo pelo qual vamos realizar o teste nos embriões da tentante ou casal, podemos fazer um PGT-M ou um PGT-A.
PGT-M e PGT-A: métodos semelhantes com indicações diferentes
O PGT-M era conhecido como PGD e geralmente é utilizado em famílias que possuem doenças hereditárias. Na grande maioria dos casos, esses problemas já se apresentaram dentro de uma família alguma vez, fazendo com que o teste seja indicado.
Afinal, ao escolhermos um embrião saudável, que não herdou mutações genéticas causadoras de doenças, não só evitamos que esse indivíduo em específico desenvolva problemas sérios, como também livra a próxima linhagem familiar da doença.
Já o PGT-A tem como objetivo identificar alterações cromossômicas que podem ocorrer durante a divisão de células ou no próprio gametas utilizados. A Síndrome de Down, por exemplo, ou a ocorrência de aborto espontâneo podem ser causados por esse tipo de alteração.
Problemas desse tipo se tornam mais comuns quando a gravidez acontece depois que a mulher completa 35 anos. Teoricamente, realizar o teste e implantar embriões comprovadamente saudáveis aumenta significativamente as chances da gravidez ser confirmada e da gestação ser saudável.

Tudo sobre FIV em pacientes soropositivas
Cerca de 80% das pessoas soropositivas estão em idade reprodutiva. Com os avanços na expectativa de vida e qualidade de vida desses pacientes, cada vez mais mulheres HIV positivas desejam formar uma família biológica.
Cuidar de pacientes soropositivas que querem engravidar requer uma abordagem multidisciplinar que envolve, muitas vezes, a reprodução humana assistida, especialmente se o casal for sorodiscordante (uma das pessoas é soropositiva e a outra não).
Reprodução humana assistida em pacientes soropositivos
Vale ressaltar, também, que a população soropositiva possui maiores taxas de infertilidade em relação à população geral, fazendo dos tratamentos de fertilidade uma necessidade, em muitos casos.
Em casais sorodiscordantes em que o homem está infectado, a reprodução humana assistida é a melhor forma de prevenir a transmissão do vírus do HIV.
Depois de um processo que chamamos de lavado do espermático, é possível realizar tanto uma inseminação intrauterina quanto uma Fertilização In Vitro. A escolha entre esses métodos será feita de acordo com a avaliação de fertilidade do casal.
Já em casais sorodiscordantes em que a mulher é soropositiva, a gravidez é possível com inseminação intra-uterina ou fertilização in vitro, dependendo
Entretanto, se após seis ciclos de tentativa ou se a paciente tiver algum problema de fertilidade, é melhor procurar a reprodução humana assistida.
Impactos no sucesso da FIV em mulheres soropositivas
Nesse sentido, alguns fatores podem influenciar os resultados da FIV em pacientes soropositivas, como a idade da mulher, sua reserva ovariana, raça, Índice de Massa Corporal (IMC), tabagismo e doenças tubárias preexistentes.
Assim como para a população feminina em geral, a fertilidade de mulheres soropositivas começa a declinar por volta dos 30 anos, e o processo é significativamente acelerado em torno dos 35 anos.
Como consequência, a taxa de sucesso da FIV nessas pacientes pode ser menor, tanto pela diminuição da reserva ovariana quanto pela queda na qualidade dos óvulos.
Até o momento, não foi comprovado que a infecção HIV pode prejudicar a reserva ovariana feminina, mas existe a teoria de que a terapia antirretroviral pode ter uma influência.
Alguns efeitos colaterais dos medicamentos, como disfunção mitocondrial, alterações metabólicas e resistência à insulina podem ter influências nos processos ovulatórios.
Em relação à raça, muitos estudos encontraram diferenças nos índices de sucesso da reprodução humana assistida, com maiores taxas de infertilidade entre mulheres negras. Entre os problemas reportados, estavam problemas tubários, uterinos e maiores taxas de perda gestacional.
O sobrepeso e obesidade entre pessoas HIV positivas têm aumentado nos últimos 20 anos, o que pode estar relacionado ao aumento da expectativa e qualidade de vida.
Isso porque, com a adoção de uma vida cada vez mais normal, esses indivíduos tendem a acompanhar a tendência mundial da população em geral.
Muitos estudos demonstraram que o tabagismo é significativamente prevalente entre pessoas soropositivas, e muitas outras pesquisas mostraram que fumar traz consequências negativas para o tratamento de fertilidade e sucesso na fertilização, implantação e desenvolvimento da placenta.
Já as doenças tubárias são prevalentes entre mulheres soropositivas de acordo com diversos estudos, entretanto, muitos deles são datados anteriormente a tratamentos importantes durante a reprodução humana assistida. O histórico de doença inflamatória pélvica também precisa ser levado em conta.
Com todas essas questões envolvidas, ainda não é claro se pacientes soropositivas possuem mais dificuldades na FIV do que a população em geral.
Podemos afirmar o mesmo a respeito da estimulação ovariana, levando à conclusão de que cada paciente é única e as chances de sucesso devem ser avaliadas levando em conta os múltiplos fatores que podem impactar a reprodução humana assistida.
Leia mais:
Doença inflamatória pélvica pode prejudicar as chances de gravidez em até 29%
Método ROPA possibilita que mulheres em união homoafetiva tenham papel ativo na maternidade
Reprodução humana assistida para casais sorodiscordantes
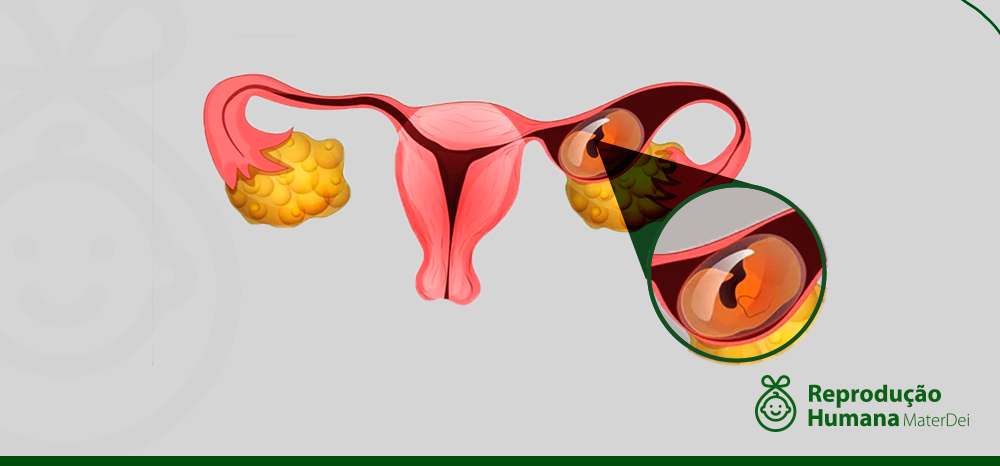
O que é gravidez ectópica e quais os riscos de ela acontecer na FIV
Quando uma mulher se submete a um tratamento de fertilidade, muitos medos costumam surgir: medo de não conseguir engravidar, de ter uma perda gestacional ou alguma complicação durante a gravidez.
É muito importante que ao investir em tratamentos como a Fertilização In Vitro, por exemplo, a paciente esteja ciente das possíveis complicações associadas. Uma delas pode ser a gravidez ectópica, caracterizada pela implantação do embrião fora do útero.
Entenda o que é a gravidez ectópica
No processo de gravidez, tendo ela acontecido naturalmente ou por meio da reprodução humana assistida, o óvulo fertilizado se prende ao revestimento do útero para dar continuidade ao desenvolvimento do embrião.
Numa gravidez ectópica ao invés de o embrião se fixar no endométrio, ele acaba sendo implantado em algum lugar fora dele. Em 98% dos casos, o embrião se desenvolve em uma das trompas, estrutura semelhante a um tubo. Nos 2% restantes, a implantação ocorre em outros locais, como ovário, colo do útero ou na cavidade abdominal.
Uma gravidez ectópica é considerada, na grande maioria dos casos, sem futuro. Isso porque o embrião não consegue se desenvolver normalmente fora do útero e, à medida em que cresce, causa danos às estruturas que o rodeiam. Afinal, o útero está preparado para aumentar de tamanho, não as trompas.
Sem tratamento, esse tipo de gravidez pode colocar a vida da mulher em risco.
Os riscos de gravidez ectópica na FIV
Alguns fatores parecem aumentar as chances da mulher ter uma gravidez ectópica, como inflamações ou lesões na região pélvica e tubária, cirurgias no local, falha na ligadura de trompas, episódio prévio de gravidez ectópica e uso de DIU.
No caso das mulheres que realizam tratamentos de fertilidade como a Fertilização in Vitro, as chances dessa complicação acontecer são baixas ao redor de 1,7%.
Muitas pessoas pensam que a FIV pode impedir a gravidez ectópica porque o embrião é transferido cirurgicamente para o útero da mulher. Entretanto, esse embrião pode se deslocar até outra região e, se as trompas estiverem danificadas, pode ser mais difícil para ele voltar ao útero naturalmente, se implantando no local errado.
Tratamento da gravidez ectópica em mulheres com infertilidade
Infelizmente o tratamento para gravidez ectópica é a remoção do embrião e, dependendo do estágio da gravidez, de parte ou da totalidade da trompa onde ele se desenvolveu.
Como falamos, essa é uma gravidez que não só coloca a vida da mulher em risco como também impede que o feto se desenvolva adequadamente. Por isso o embrião deve ser removido com medicamentos que param o seu desenvolvimento ou numa cirurgia, geralmente realizada por via laparoscópica.
Outra questão é a preservação dos ovários durante a cirurgia, caso a mulher ainda tenha um estoque de óvulos viável para continuar o tratamento de infertilidade.
Quando iniciamos o processo de Fertilização in Vitro levamos em conta todos esses fatores e, inclusive, realizamos uma série de exames após a transferência de embriões para ter certeza de que ele se fixou no local apropriado.

Oncofertilidade devolve a esperança de ter filhos a pacientes com câncer
O tratamento do câncer de mama, muitas vezes, traz conseqências significativas para a vida da mulher. Principalmente para pacientes jovens, uma das mais impactantes é a perda da fertilidade, que pode ser causada tanto pela quimioterapia.
Para mudar essa expectativa, antes que a paciente passe pelo tratamento oncológico, recorremos à oncofertilidade, uma especialidade da reprodução humana que visa preservar a fertilidade de pacientes oncológicos por meio de diferentes técnicas e levando em conta fatores como idade, estágio do câncer e quantidade de gametas disponíveis.
A importância da oncofertilidade
Uma análise estatística, realizada em 2018 pelo Instituto Nacional do Câncer (INCA), apontou que, apesar da alta incidência de câncer de mama no Brasil, a mortalidade pela doença está relativamente baixa.
Um dos motivos parece ser a descoberta cada vez mais frequente, da doença em estágios iniciais, quando as chances de cura são maiores. Ano a ano, o país vem conseguindo aumentar o percentual de diagnósticos precoces, passando de 17,3%, em 2000, para 27,6%, em 2015. Na prática, isso significa que muitas mulheres diagnosticadas com o câncer sobrevivem à doença e seguem com seus planos, incluindo o de engravidar.
O câncer de mama é mais frequente em mulheres acima de 50 anos que, frequentemente, já tiveram filhos. Entretanto, 5 a 7% das pacientes diagnosticadas com a doença são jovens, fazendo com que a descoberta do câncer também impacte o sonho de ser mãe.
Isso ocorre porque o tratamento com a quimioterapia podem causar infertilidade, principalmente se a reserva ovariana (quantidade de óvulos disponíveis nos ovários) da paciente já for baixa devido à sua idade ou outros fatores.
Quimioterapia
A quimioterapia costuma funcionar matando células de divisão rápida, como a de tumores. Entretanto, outras células saudáveis do corpo humano também têm essa característica, como os óvulos e folículos capilares, por exemplo. Em outras palavras, a quimioterapia causa infertilidade pelos mesmos motivos que causa queda de cabelo.
Quanto maior a dose e variedade de quimioterápicos utilizados no tratamento, maiores as chances de a mulher passar por uma insuficiência ovariana prematura.
Como a oncofertilidade funciona
O objetivo da oncofertilidade é realizar algum tipo de tratamento para preservar a fertilidade feminina antes de iniciar o tratamento do câncer, que deve ser feito o mais rápido possível.
Portanto, é muito importante que o médico explique para a paciente os possíveis impactos do tratamento com a quimioterapia sobre os ovários, para que o tratamento de oncofertilidade não atrase o tratamento de câncer.
O primeiro passo deve ser uma avaliação especializada em um centro de reprodução humana para se definir qual será a melhor estratégia de preservação da fertilidade para a paciente.
As possibilidades de oncofertilidade são as seguintes:
Criopreservação de óvulos
O objetivo dessa técnica é congelar os óvulos da paciente para uma utilização futura. Para isso, é necessário submeter à paciente à estimulação ovariana, para depois coletar os oócitos e congelá-los com segurança..
FIV e Criopreservação de embriões
Outra opção, se a paciente já tiver um parceiro, é a fertilização in vitro com a criopreservação dos embriões e posterior implantação após o fim do tratamento de câncer.
Criopreservação do tecido ovariano
Nessa técnica, um fragmento do tecido do córtex ovariano é removido cirurgicamente antes do início do tratamento para câncer de mama. Como esse tecido é rico em oócitos, ele pode ser criopreservado para um futuro transplante ou para maturação uma maturação desses óvulos em laboratório. A criopreservação do tecido ovariano pode ser útil para mulheres que precisam iniciar o tratamento de câncer imediatamente, e não há tempo de realizar a estimulação ovariana.
Supressão medicamentosa da função ovariana
Por meio de injeções mensais ou trimensais, é possível paralisar o funcionamento dos ovários da paciente enquanto ela se submete à quimioterapia. Esse é um tratamento ainda com baixas taxas de sucesso para a preservação da fertilidade.
As substâncias presentes nas injeções são capazes de suprimir o recrutamento de oócitos para maturação, minimizar o fluxo sanguíneo para os ovários ou proteger os óvulos diretamente dentro do órgão.
A escolha entre esses diferentes métodos deve ser feita de maneira estratégica por uma equipe multidisciplinar, levando em conta tanto o status de fertilidade da paciente antes do diagnóstico quanto seu estado clínico em relação ao câncer.
Aqui no Centro de Reprodução Humana do Mater Dei, estamos prontos para ajudar pacientes oncológicas a preservar sua fertilidade com segurança e humanidade. Ficou alguma dúvida? É só deixar um comentário!
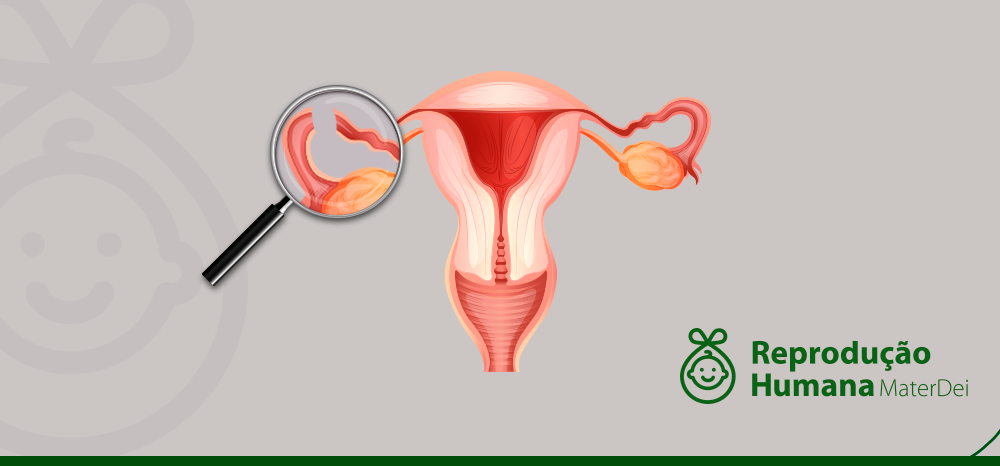
Possibilidades da gravidez pós-laqueadura
A laqueadura tubária ou ligadura de trompas é um método de contracepção, geralmente, adotado por mulheres que já têm filhos e a certeza de que não querem mais engravidar.
Apesar de ser considerada definitiva, muitas mulheres podem desejar reverter a laqueadura e recuperar a fertilidade.
O que é e como é feita a laqueadura
A laqueadura é um procedimento cirúrgico em que as trompas da mulher são amarradas ou cortadas. Como elas são os canais que conectam os ovários ao útero, a laqueadura impede o encontro do óvulo com o espermatozóide e, consequentemente, a fecundação, além da chegada do embrião ao útero.
A cirurgia pode ser feita por via minimamente invasiva, através da videolaparoscopia ou com técnica aberta, mas nos dois casos o objetivo é o mesmo: interromper o caminho das trompas. Para isso, o médico pode optar por grampos, anéis elásticos ou mesmo remoção de parte ou toda a trompa.
Essa técnica é considerada um método contraceptivo permanente, e tem taxa de sucesso de cerca de 99%.
Atualmente, no Brasil, a esterilização cirúrgica é regulamentada por lei e é permitida, somente, para homens e mulheres com com capacidade civil plena, maiores de 25 anos de idade ou, pelo menos, com dois filhos vivos, desde que observado o prazo mínimo de 60 dias entre a manifestação da vontade e a realização da cirurgia.
É possível realizar a laqueadura, também durante uma cesárea, quando há risco à vida ou à saúde da mulher ou do futuro bebê.
É possível engravidar mesmo depois da laqueadura
Apesar de raro, algumas mulheres apresentam uma recanalização espontânea das trompas e acabam engravidando mesmo sem fazer nenhum tipo de procedimento para reverter a laqueadura.
Por outro lado, tem sido cada vez mais frequente que mulheres que haviam realizado a laqueadura se arrependam e busquem reverter o procedimento.
Na maioria das vezes, isso acontece depois que a mulher entra em um novo relacionamento e passa a desejar ter um filho com o companheiro. A boa notícia é que é sim possível recuperar a fertilidade e engravidar mesmo depois da laqueadura.
Engravidar com reversão da laqueadura
Para reverter a laqueadura é necessário fazer uma nova cirurgia, em que as tubas uterinas são religadas, a recanalização tubária. No entanto, trata-se de um procedimento com uma baixa taxa de sucesso.
Esse procedimento só deve ser indicado para mulheres jovens, após uma avaliação completa do casal, tanto da mulher quanto do homem, na ausência de qualquer outro fator que possa interferir nas chances de gravidez, como por exemplo, uma alteração nos espermatozoides
O resultado positivo da reversão da laqueadura pode variar de acordo com as condições do órgão após a primeira cirurgia. Se estiverem dilatadas ou com tecido cicatricial, as chances de fecundação são reduzidas. Outros fatores também influenciam, como saúde geral da mulher, sua idade e qualidade dos óvulos.
Engravidar com Fertilização In Vitro
Como a laqueadura não interfere na produção dos óvulos ou no processo de implantação do embrião, a FIV é perfeitamente possível para mulheres que realizaram laqueadura e desejam engravidar, sendo inclusive o tratamento com melhor eficácia e taxa de sucesso.
Na FIV, o óvulo é fecundado pelo espermatozóide fora do corpo da mulher e independe da atuação das trompas. O laboratório de fertilização in vitro funciona como uma trompa artificial. Assim, o sucesso do procedimento depende somente de fatores como a idade da tentante, a qualidade dos óvulos, espermatozóides e do endométrio da paciente.
Como cada paciente ou casal são únicos, o melhor método para alcançar a gravidez deve ser escolhido individualmente, de acordo com os prós e contras de cada um. O médico poderá auxiliar na tomada dessa decisão, avaliando todos os fatores que possam dificultar ou facilitar a gravidez.
Se a mulher removeu toda a trompa, tem mais de 36 anos, baixa reserva ovariana ou seu parceiro tem alterações seminais, costumamos recomendar a FIV porque, nesses casos, esse método possui mais chances de sucesso. Além de diminuir o desgaste emocional da tentante, a Fertilização in Vitro tem o diferencial de ser muito menos invasiva do que a cirurgia de reversão da laqueadura.
Quer saber mais sobre a FIV? Então confira o nosso passo a passo do do procedimento, da consulta à gravidez.
