
O papel da tecnologia na reprodução humana do século XXI
A tecnologia se tornou uma grande aliada da reprodução humana, principalmente para as pessoas que têm problemas causadores de infertilidade. Essa história já não é tão jovem: o primeiro bebê fruto de um processo de Fertilização In Vitro nasceu em 1978 e, desde então, diversos outros conceitos e práticas passaram a fazer parte do universo da reprodução humana assistida.
A hiperestimulação ovariana, a criopreservação de embriões e gametas, testes genéticos pré-implantação e a injeção intracitoplasmática de espermatozóides são algumas das práticas que tornaram a reprodução humana assistida mais eficaz e viável para um número maior de pacientes, com o passar do tempo.
Até o momento, as tecnologias utilizadas na reprodução humana em nosso país são a Fertilização in Vitro (FIV), a injeção intracitoplasmática de espermatozóides (ICSI), eclosão assistida, a pesquisa genética de embriões e a criopreservação (congelamento) de óvulos, espermatozóides, embriões e tecidos ovarianos.
Algumas dessas técnicas podem ser utilizadas sozinhas ou em associação, com indicações diferentes e particulares para cada mulher ou casal tentante. Todas são regulamentadas pelo Conselho Federal de Medicina e, inclusive, nos últimos 25 anos, 83 mil bebês brasileiros nasceram por meio de tratamentos de reprodução assistida, fazendo do Brasil o líder no ranking latino-americano que mais realizaram esse tipo de procedimento.
A popularização dessas técnicas indica que a demanda por pessoas solteiras, casais hetero e homoafetivos, de diferentes idades e com questões diversas acerca da própria fertilidade é mesmo volumosa.
No período inicial da reprodução humana assistida, as técnicas eram voltadas para quadros médicos específicos e, com o tempo, essas tecnologias passaram a atender pessoas que desejam ter filhos, independentemente de achados clínicos ou patológicos. Na prática, isso significa que qualquer pessoa acima dos 18 anos que queira se tornar mãe ou pai pode procurar tratamentos de fertilidade que possibilitem a realização desse sonho, caso a gestação não possa ocorrer de maneira espontânea.
Depois de descobertas e técnicas tão expressivas nos últimos quarenta anos, sem dúvidas esse campo da medicina continuará a evoluir ao se deparar com novos dilemas médicos e necessidades dos pacientes. Atualmente, duas grandes tecnologias inovadoras parecem estar em andamento.
No The Lancet, foi descrito o caso de transplante do útero de uma doadora falecida em uma mulher sem o órgão, que foi capaz de completar a gestação de um bebê que, em 2020, completará quatro anos de idade.
Sem dúvidas caminhamos muito, mas ainda parece haver espaço para evoluir as tecnologias e possibilidades da reprodução assistida ainda neste século.

Conheça as principais causas da infertilidade masculina
Segundo a Organização Mundial da Saúde (OMS), 40% dos casais inférteis não conseguem ter filhos por fatores masculinos.
No geral, os homens permanecem férteis por mais tempo do que as mulheres, que costumam enfrentar dificuldades de fertilidade a partir dos 35 anos.Entretanto, os hábitos de vida pouco saudáveis da sociedade ocidental tem comprometido a qualidade do esperma dos homens, antes mesmo de eles chegarem aos 40.
Sintomas da infertilidade masculina
O homem pode suspeitar de infertilidade se estiver tendo relações sexuais desprotegidas há um ano sem conseguir engravidar a parceira (se a mulher tiver mais de 35 anos, o tempo de espera passa a ser de apenas seis meses). Entretanto, somente uma avaliação médica poderá dizer se os problemas de fertilidade são femininos, masculinos ou de ambos.
Antigamente, era comum atribuir a infertilidade somente à mulher, mas, atualmente, estima-se que 20% dos casais têm dificuldades para engravidar por problemas em ambos os parceiros, enquanto 40% estão no homem e 40% na mulher.
Quando o casal enfrenta dificuldades para engravidar, deve procurar ajuda médica para obter um diagnóstico preciso para tratar a causa de infertilidade e, se for necessário, investir em alguma técnica de reprodução assistida.
As principais causas da infertilidade masculina
As principais causas da infertilidade masculina estão associadas a hábitos de vida nocivos à saúde como um todo. Apesar disso ser uma consequência da nossa cultura, que não incentiva os homens a serem protagonistas da própria saúde, a boa notícia é que, de maneira geral, a infertilidade pode ser prevenida.
Obesidade
Ter um IMC acima de 30 ou excesso de peso pode impactar a qualidade do esperma. Isso ocorre porque os depósitos de gordura podem sobrecarregar e influenciar o metabolismo dos andrógenos (hormônios masculinos responsáveis pela fertilidade), especialmente a testosterona. Não só o DNA do espermatozóide pode sofrer alterações como a própria composição do esperma em si pode se tornar um ambiente pouco propício para os gametas.
Tabagismo
A fumaça do cigarro contém centenas de substâncias tóxicas que afetam a função reprodutiva em diversos níveis. Nos homens, pode prejudicar o desenvolvimento de espermatozóides, fazendo com que os gametas tenham pouca motilidade e até mesmo deixem de ser produzidos.
Alguns estudos demonstraram que a concentração de espermatozóides era 32% menor entre os fumantes.
Uso de anabolizantes
Além de oferecer sérios riscos para a saúde como um todo, injeções de testosterona e outros tipos de anabolizantes podem prejudicar seriamente a fertilidade masculina. Isso ocorre porque essas substâncias podem levar o cérebro a interromper parcial ou totalmente a liberação de hormônios responsáveis por produzir o esperma.
Infecções não tratadas
Doenças sexualmente transmissíveis como a gonorréia e clamídia podem causar infertilidade. A inflamação genital provocada por essas infecções pode alterar a qualidade do esperma e, em casos mais graves e até crônicos, pode haver obstrução do epidídimo e da uretra, impedindo a ejaculação.
Varicocele
Uma das causas mais frequentes de infertilidade masculina, a varicocele consiste na dilatação das veias que drenam o sangue dos testículos. Com o acúmulo sanguíneo, a região aumenta de temperatura, o que pode prejudicar a produção de espermatozóides ao longo do tempo.
Infelizmente, não é possível prevenir a doença e, na maioria dos casos o paciente não sabe que tem varicocele, já que o problema é assintomático. Isso torna o diagnóstico mais difícil e demorado, de maneira que o homem só descubra a enfermidade quando não consegue ter filhos.
Geralmente, a varicocele pode ser tratada com medicamentos e com o uso de suspensório escrotal. Entretanto, pacientes com sintomas mais graves podem necessitar de cirurgia.
Em até 70% dos casos o espermograma demonstra melhora na produção de espermatozóides, o que aumenta significativamente as chances de o homem conseguir ser pai. Muitos aproveitam o tratamento da varicocele para investir na Fertilização in Vitro, inclusive.
Se você gostou desse texto, confira nossos outros artigos a respeito da fertilidade masculina!
Preservação da fertilidade em mulheres com doenças benignas
Nas últimas semanas, falamos aqui no nosso blog a respeito da oncofertilidade, especialidade da reprodução assistida que busca preservar a fertilidade de pacientes com câncer.
Entretanto, além do câncer, existem doenças benignas que também podem impactar seriamente a fertilidade feminina, seja por mecanismos relacionados à própria enfermidade, ou aos tratamentos realizados.
Endometriose, tumores benignos, torção anexial e algumas síndromes genéticas são doenças que podem comprometer a reserva ovariana. Isso significa que, de alguma forma, essas enfermidades podem limitar a quantidade de óvulos disponíveis para fecundação.
Sem esses gametas, a mulher entraria em falência ovariana prematura, fazendo da preservação da fertilidade a melhor alternativa para possibilitar a gravidez da paciente no futuro.
Preservação da fertilidade em pacientes com endometriose
A endometriose atinge uma em cada dez brasileiras em idade reprodutiva, e se caracteriza pela presença de tecidos semelhantes ao endométrio fora do útero, como nos ovários, trompas, intestino, bexiga, apêndice e vagina.
Esse tecido entra em processos inflamatórios crônicos que, com o tempo, fazem com que os órgãos afetados desenvolvam cicatrizes e aderências capazes de mudar as estruturas anatômicas do local.
Além da reserva ovariana ser seriamente impactada pela inflamação quando o tecido endometrial está nos ovários, o tratamento cirúrgico também tende a causar danos ovarianos. Em casos mais graves, inclusive, pode ser necessário remover os ovários e até mesmo o útero.
Portanto, a preservação da fertilidade precisa ser discutida com pacientes portadoras de endometriose, especialmente nos seguintes casos:
- quando a paciente possui mais riscos de desenvolver lesões nos dois ovários
- quando a paciente tem mais riscos de desenvolver um tipo de cisto chamado endometrioma nos dois ovários
- recorrência de endometrioma depois da cirurgia
De maneira geral, a técnica com maiores taxas de sucesso é a criopreservação de oócitos e embriões, principalmente quando realizadas antes da mulher completar 35 anos.
Preservação da fertilidade em mulheres com cistos ovarianos benignos e torção anexial
Tanto os cistos ovarianos quanto as torções anexiais (torção de ovários saudáveis ou com tumores) são ocorrências comuns, e estão associados à infertilidade feminina devido ao seu tratamento cirúrgico.
Geralmente, a torção ovariana ocorre quando o ovário está com um volume maior, justamente devido ao cisto, causando uma forte dor abdominal na paciente. Nesse caso, o tempo faz toda a diferença, já que, se a paciente demorar a procurar ajuda médica, o ovário tem altas chances de necrosar e precisar ser removido cirurgicamente.
Entretanto, quando detectado precocemente, é possível realizar a detorsão e remoção do cisto, buscando causar o mínimo de dano possível à reserva ovariana. Como nem sempre é possível preservar a fertilidade durante a cirurgia, a criopreservação de gametas ou embriões é indicada nesses casos mais complexos.
Outra opção é a criopreservação de tecido ovariano saudável, removido juntamente do cisto benigno.
Preservação da fertilidade em mulheres com falência ovariana prematura e síndrome de Turner
A insuficiência ovariana prematura atinge cerca de 1% da população feminina antes dos 40 anos, podendo ter causas genéticas ou não ovarianas, como doenças autoimunes, cirurgias, quimio ou radioterapia.
Nesses últimos casos, o objetivo é preservar a fertilidade da paciente antes de iniciar o tratamento, já que depois que a mulher já perdeu toda a sua reserva ovariana, só será possível engravidar recebendo uma doação de óvulo.
Já entre as condições genéticas que podem impactar seriamente a fertilidade feminina, está a síndrome de Turner, causada mutação genética no cromossomo X, que leva à diminuição da reserva ovariana antes mesmo dos 10 anos.
Nessa situação, a criopreservação do tecido ovariano é o único método disponível de preservação da fertilidade, recomendada mesmo quando a paciente é tão jovem. Entretanto, os oócitos precisarão passar por um processo de maturação em solução hormonal, procedimento com menores taxas de sucesso.
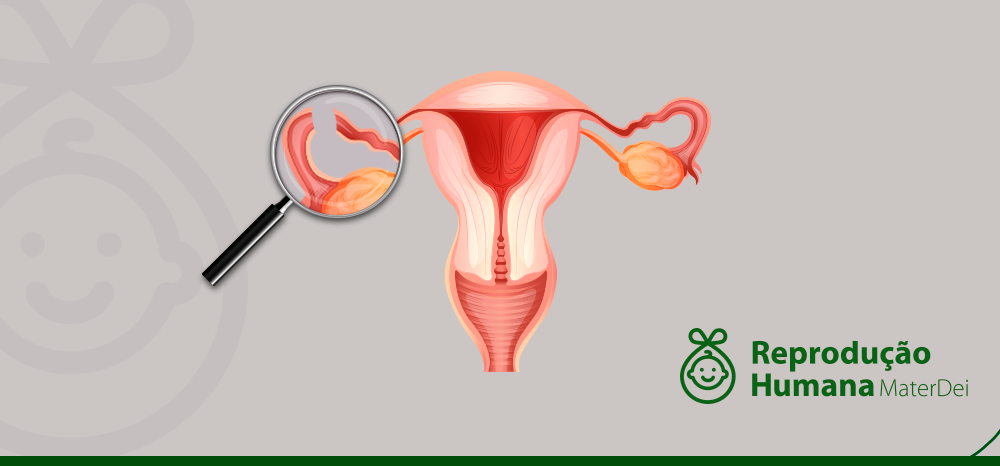
Possibilidades da gravidez pós-laqueadura
A laqueadura tubária ou ligadura de trompas é um método de contracepção, geralmente, adotado por mulheres que já têm filhos e a certeza de que não querem mais engravidar.
Apesar de ser considerada definitiva, muitas mulheres podem desejar reverter a laqueadura e recuperar a fertilidade.
O que é e como é feita a laqueadura
A laqueadura é um procedimento cirúrgico em que as trompas da mulher são amarradas ou cortadas. Como elas são os canais que conectam os ovários ao útero, a laqueadura impede o encontro do óvulo com o espermatozóide e, consequentemente, a fecundação, além da chegada do embrião ao útero.
A cirurgia pode ser feita por via minimamente invasiva, através da videolaparoscopia ou com técnica aberta, mas nos dois casos o objetivo é o mesmo: interromper o caminho das trompas. Para isso, o médico pode optar por grampos, anéis elásticos ou mesmo remoção de parte ou toda a trompa.
Essa técnica é considerada um método contraceptivo permanente, e tem taxa de sucesso de cerca de 99%.
Atualmente, no Brasil, a esterilização cirúrgica é regulamentada por lei e é permitida, somente, para homens e mulheres com com capacidade civil plena, maiores de 25 anos de idade ou, pelo menos, com dois filhos vivos, desde que observado o prazo mínimo de 60 dias entre a manifestação da vontade e a realização da cirurgia.
É possível realizar a laqueadura, também durante uma cesárea, quando há risco à vida ou à saúde da mulher ou do futuro bebê.
É possível engravidar mesmo depois da laqueadura
Apesar de raro, algumas mulheres apresentam uma recanalização espontânea das trompas e acabam engravidando mesmo sem fazer nenhum tipo de procedimento para reverter a laqueadura.
Por outro lado, tem sido cada vez mais frequente que mulheres que haviam realizado a laqueadura se arrependam e busquem reverter o procedimento.
Na maioria das vezes, isso acontece depois que a mulher entra em um novo relacionamento e passa a desejar ter um filho com o companheiro. A boa notícia é que é sim possível recuperar a fertilidade e engravidar mesmo depois da laqueadura.
Engravidar com reversão da laqueadura
Para reverter a laqueadura é necessário fazer uma nova cirurgia, em que as tubas uterinas são religadas, a recanalização tubária. No entanto, trata-se de um procedimento com uma baixa taxa de sucesso.
Esse procedimento só deve ser indicado para mulheres jovens, após uma avaliação completa do casal, tanto da mulher quanto do homem, na ausência de qualquer outro fator que possa interferir nas chances de gravidez, como por exemplo, uma alteração nos espermatozoides
O resultado positivo da reversão da laqueadura pode variar de acordo com as condições do órgão após a primeira cirurgia. Se estiverem dilatadas ou com tecido cicatricial, as chances de fecundação são reduzidas. Outros fatores também influenciam, como saúde geral da mulher, sua idade e qualidade dos óvulos.
Engravidar com Fertilização In Vitro
Como a laqueadura não interfere na produção dos óvulos ou no processo de implantação do embrião, a FIV é perfeitamente possível para mulheres que realizaram laqueadura e desejam engravidar, sendo inclusive o tratamento com melhor eficácia e taxa de sucesso.
Na FIV, o óvulo é fecundado pelo espermatozóide fora do corpo da mulher e independe da atuação das trompas. O laboratório de fertilização in vitro funciona como uma trompa artificial. Assim, o sucesso do procedimento depende somente de fatores como a idade da tentante, a qualidade dos óvulos, espermatozóides e do endométrio da paciente.
Como cada paciente ou casal são únicos, o melhor método para alcançar a gravidez deve ser escolhido individualmente, de acordo com os prós e contras de cada um. O médico poderá auxiliar na tomada dessa decisão, avaliando todos os fatores que possam dificultar ou facilitar a gravidez.
Se a mulher removeu toda a trompa, tem mais de 36 anos, baixa reserva ovariana ou seu parceiro tem alterações seminais, costumamos recomendar a FIV porque, nesses casos, esse método possui mais chances de sucesso. Além de diminuir o desgaste emocional da tentante, a Fertilização in Vitro tem o diferencial de ser muito menos invasiva do que a cirurgia de reversão da laqueadura.
Quer saber mais sobre a FIV? Então confira o nosso passo a passo do do procedimento, da consulta à gravidez.
Infertilidade masculina: saiba o que é a fragmentação do DNA espermático
O excesso de fragmentação do DNA espermático é umas das principais causas da infertilidade masculina. Uma pequena parcela de espermas com esta alteração é considerado normal. Porém, quando o homem apresenta um número elevado de espermatozoides com essa alteração, a probabilidade de ocorrer uma gravidez espontânea e saudável é consideravelmente reduzida.
O que é a fragmentação do DNA espermático?
A fragmentação do DNA espermático é uma condição clínica em que os espermatozoides sofrem alterações e liberam fragmentos do DNA no sêmen. Estes gametas se tornam incapazes de fertilizar o óvulo adequadamente. Em casos que ocorre a fertilização, o dano pode gerar embriões com atraso de desenvolvimento, falhas na implantação do embrião no útero e até aborto precoce.
Causas
Entre os fatores que contribuem para o aumento da fragmentação do DNA espermático estão:
- aumento da idade;
- tabagismo;
- varicocele;
- algumas infecções sexualmente transmissíveis;
- leucocitospermia;
- obesidade;
- alimentação;
- uso de substâncias pró-inflamatórias;
- irradiação;
- quimioterapia;
- aumento da temperatura da bolsa escrotal.
Alguns fatores, exceto doenças e idade avançada, podem ser revertidos e restabelecer a fertilidade masculina.
Como é feito o teste e o diagnóstico
As alterações da fragmentação do DNA espermático não são detectadas no exame convencional de espermograma. É necessário um exame de análise complementar para verificar a qualidade do sêmen.
A investigação deve ser feita quando o casal apresenta dificuldades para engravidar; abortos precoces de repetição sem causa conhecida; histórico de gestação anterior com alteração cromossômica ou síndrome genética; casos de baixa taxa de fertilização e falhas de implantação após tratamentos de fertilização in vitro.
O teste é realizado a partir de uma amostra de sêmen e possui dados bem objetivos. Ele contabiliza a porcentagem de espermatozoides que sofreram a fragmentação e analisa as possíveis causas do problema. O valor de corte estabelecido para sub-infertilidade é de 20% para o índice de fragmentação do DNA.
O material coletado avalia o volume de sêmen; a viscosidade do líquido; motilidade e vitalidade dos espermatozoides; presença de fragmentos de DNA e sua quantidade. O exame revela, também, se espermatozoides morfologicamente normais e móveis podem apresentar níveis altos de fragmentação do DNA.
Tratamento
Com o diagnóstico em mãos é possível avaliar qual o tratamento mais adequado para que o homem consiga retomar sua fertilidade.
O paciente diagnosticado com fragmentação do DNA espermático pode se beneficiar da terapia com agentes antioxidantes (vitamina C e E), antibióticos e anti-inflamatórios antes de se submeter à fertilização. Outra possibilidade é realização de uma biópsia testicular para encontrar espermatozoides sem ou com baixo índice de fragmentação.
Para saber mais sobre as possíveis causas da infertilidade masculina, agende uma consulta com a equipe do Centro de Reprodução Humana Mater Dei. Telefones: (31) 99969-1507 | (31) 3339-9495 | (31) 3339-9686
Mitos e verdades sobre a infertilidade
A infertilidade, além de ser um fantasma na vida de quem sonha em ter filhos, acaba gerando mitos que podem transformar-se em verdadeiros monstros. A ansiedade, a insegurança, a tristeza podem aterrorizar a vida de qualquer pessoa. Por isso, vamos esclarecer o que é mito e o que verdade quanto o assunto é infertilidade:
Útero retrovertido causa dificuldade para engravidar
MITO – O fato de o útero estar voltado para trás não significa, necessariamente, problema para engravidar. O colo do útero estando no lugar é o suficiente para permitir a passagem dos espermatozoides.
Tive caxumba e fiquei estéril
VERDADE – A caxumba pode prejudicar a produção dos espermatozoides, mesmo que o paciente tenha ficado de repouso absoluto.
Abortos naturais diminuem a chance de gravidez
MITO – A interrupção da gravidez não atrapalha novas gestações, principalmente se ocorrer naturalmente.
Mulheres que se exercitam demais ficam estéreis
VERDADE – O excesso de exercícios físicos diminui a quantidade de gordura no organismo, o que altera a produção hormonal. A ovulação pode ser interrompida, como forma de defesa natural do organismo, que fica carente de nutrientes.
Dá para engravidar apenas com um ovário e uma trompa
VERDADE – Desde que o ovário produza óvulos normalmente e que a trompa não esteja obstruída a ponto de impedir a fecundação.
Abortos provocados podem interferir na fertilidade
VERDADE – O aborto provocado por aspiração e curetagem mal feita pode, sim, provocar obstruções das trompas ou gerar aderências decorrentes de processos inflamatórios. Ambas atrapalham a fertilidade.
Quem menstrua muito tarde tem dificuldade de engravidar
MITO – Não há relação entre a idade da primeira menstruação com a fertilidade da mulher.
Quem fuma pode não conseguir ter filhos
VERDADE – Nos homens, produz espermatozoides com dificuldade de locomoção e com morfologia alterada. Nas mulheres, a qualidade dos óvulos também diminui.
A obesidade atrapalha a fertilidade
VERDADE – Nos homens, a obesidade altera o metabolismo e interfere diretamente na mobilidade e na forma dos espermatozoides, que têm sua capacidade de fecundação diminuída. Nas mulheres, causa disfunções hormonais importantes que prejudicam o ciclo menstrual e a ovulação.
Doença sexualmente transmissível (DST) não tem nada a ver com a infertilidade
Mito – Doenças sexualmente transmissíveis, como clamídia ou gonorreia, respondem por 15% das causas de infertilidade nas mulheres e 10% nos homens.
Nos acompanhe também pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.
O que é falha de implantação em FIV?
A fertilização in vitro (FIV) é um dos procedimentos mais assertivos para quem sonha em ser mãe. As taxas de gravidez por essa técnica variam entre 40% e 55% por tentativa, um número bem superior se comparado aos da concepção por via natural: 18% e 20% por ciclo ovulatório.
Porém, mesmo com os avanços da medicina, existem alguns fatores que influenciam negativamente no resultado da FIV. Uma das razões para não dar certo são as falhas de implantação.
Ainda não se sabe o motivo pelo qual um embrião e um endométrio aparentemente saudáveis não conseguem resultar em uma gravidez. Porém, estudos apontam que um terço das causas mais comuns para as falhas de implantação estão relacionadas à qualidade do embrião. Os outros dois terços têm a ver com a receptividade do endométrio ou com a interação entre o endométrio e o embrião.
Nem mesmo os avanços tecnológicos, que permitem a realização de uma biópsia eficaz para a seleção dos embriões geneticamente saudáveis, garantem o sucesso da implantação.
Quais alterações podem estar relacionadas com a falha da FIV?
A falha pode ocorrer em mulheres que não respondem bem à estimulação ovariana ou que a qualidade embrionária é ruim, idade materna avançada, fumantes, obesas ou ainda em mulheres que apresentam doenças nas trompas, doenças uterinas como miomas, pólipos endometriais, e infecciosas, por exemplo.
Abordagem médica pode aumentar as chances de gravidez
A recomendação da Sociedade Brasileira de Reprodução Assistida é realizar um rastreamento detalhado, por meio de exames, para identificar causas reconhecidas e direcionar aos tratamentos específicos. Os principais exames de rotina são ultrassom transvaginal (comum ou em 3D); histerossonografia (ultrassom transvaginal que facilita a visualização de lesões intracavitárias); histerossalpingografia em casos específicos; histeroscopia ou ressonância magnética.
De qualquer forma, continua valendo a máxima na medicina de que cada caso deve ser avaliado individualmente para que os especialistas possam apontar os melhores tratamentos, a indicação ou não de novas alternativas, tecnologias. E assim diminuir a ocorrência de falhas e aumentar as chances das pacientes realizarem a tão sonhada gestação.
Nos acompanhe também pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.

Como se programar para a transferência de embrião
A transferência do embrião é o gran finale do processo de fertilização in vitro (FIV) e o começo da realização de um grande sonho.
Independente, do que essa etapa representa, muita gente tem dúvida de como se programar para a transferência do embrião, e é isso que vamos responder agora.
A transferência do embrião pode ser realizada a fresco, o que exige que seja feita de 2 a 5 dias após a coleta de óvulos e fertilização. E também por meio de embriões congelados que serão descongelados para o procedimento realizado partir do primeiro ciclo menstrual depois da coleta.
No caso do uso de embriões congelados, assim que o casal decidir pela transferência e o endométrio estiver devidamente preparado, o procedimento deve ser agendado e o laboratório informado, para que o descongelamento seja programado dentro do período certo.
Para programar a transferência de embrião, é preciso considerar ainda a janela de implantação, um período de extrema importância para o sucesso da gravidez.
O que é janela de implantação?
Janela de implantação é o nome dado ao período de maior receptividade do endométrio, ou seja, o momento ideal para implantação do embrião após um estímulo hormonal com estradiol e progesterona. Esse período costuma durar cerca de 3 dias dentro de um ciclo regular de 28 dias.
Estima-se que 3 em cada 10 mulheres possuem a chamada janela de implantação deslocada, quando a receptividade endometrial acontece em outro período.
A janela deslocada não afeta a fertilidade da mulher, mas altera o momento propício para a fixação do embrião no endométrio. Se não for diagnosticada, provavelmente o embrião será implantado em um período em que o endométrio não está apto para recebê-lo, diminuindo, portanto, as chances de sucesso. Isso permanece ainda como um grande dilema em reprodução assistida e é foco de grandes estudos tentando esclarecer como identificar se estamos atingindo ou não a janela de implantação. e se seria a causa dos resultados negativos.
Existe um teste para identificar o momento de maior receptividade endometrial, chamado ERA (Endometrial Receptivity Array). Mas lembramos que é ainda um teste experimental e só deve ser indicado por um especialista em reprodução humana.
Após a identificação da janela de implantação, a transferência de embriões pode ser programada, com foco no aumento das chances de gravidez.
Continue nos acompanhando também pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.
Vamos falar de reprodução assistida? | O passo a passo da transferência de embriões
A transferência de embriões é a última e mais aguardada etapa da FIV. Depois da estimulação ovariana com hormônios, da captação dos óvulos e desenvolvimento dos embriões no laboratório, é chegada a hora de levar um ou mais embriões para o útero da futura mamãe.
O procedimento é simples. Como se fosse um exame ginecológico, normalmente é indolor e, portanto, não há necessidade de internação ou anestesia. Podemos dizer que é como uma ida ao consultório para uma consulta de rotina, mas com um objetivo bem maior: o de realizar o sonho de ter um filho.
A seguir, explicaremos como funciona a transferência de embriões
1 – Antes da transferência
A transferência embrionária ocorre em um ciclo de FIV com os embriões a fresco ou após o descongelamento de embriões criopreservados.
Em um ciclo de FIV, a decisão de qual dia será realizada a transferência do(s) embrião(ões) dependerá da idade da paciente, do número e qualidade dos embriões, da realização ou não do estudo genético do embrião.
Para os embriões congelados, em alguns casos, é preciso preparar o endométrio. camada que reveste internamente o útero, para que ele atinja a espessura ideal para receber o embrião e consolidar a gravidez. Esse preparo é realizado com hormônios, como o estradiol e a progesterona, iniciando geralmente no começo do ciclo menstrual..
Já outras mulheres não precisam passar por esse preparo e a transferência ocorrerá no seu ciclo natural.
Quando a transferência ocorre no ciclo de FIV, a própria estimulação hormonal com a indução ovariana já é responsável pelo preparo do endométrio naturalmente
De qualquer forma, é importante um acompanhamento da resposta do endométrio para preparar e identificar o melhor momento para a transferência.
2 – Transferência de embriões para o útero
No dia da transferência, é importante que a mulher esteja calma. Por isso, é bom que ela receba atenção da família e informação da equipe médica em todas as fases da FIV.
A transferência é realizada com o auxílio de um cateter, guiado por ultrassom, que passa pelo colo do útero e deposita os embriões na cavidade uterina. A mulher deve estar com a bexiga cheia. A urina cria uma “janela acústica” que melhora a visualização do útero através do aparelho de ultrassonografia. O enchimento da bexiga também pode fazer com que o procedimento de passagem do cateter seja mais fácil, possibilitando também a identificação do melhor local para a colocação do embrião
3 – Pós-transferência
Como hoje a FIV ocorre de maneira análoga à gestação espontânea, a mulher pode prosseguir com a rotina normal, evitando apenas esforço físico e relações sexuais após a transferência. O resultado pode ser confirmado por meio de um exame de gravidez, beta-HCG, que deve ser realizado em torno de 9 a 11 dias após a transferência.
Continue nos acompanhando também pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.

Saiba como é o passo a passo de um tratamento de FIV: Etapa Cultivo de embriões
Para quem pretende seguir em frente com o sonho de ter filhos por meio de um tratamento de fertilidade, informação nunca é demais.
Por isso estamos abordando cada passo do tratamento pelo qual você passará,
se for indicada uma Fertilização In Vitro (FIV). Hoje, vamos detalhar um pouco mais a etapa do cultivo de embriões.
O cultivo embrionário se dá depois da fertilização, quando ocorre a fusão do material genético do óvulo com o do espermatozoide e antes da transferência de embriões para o útero da futura mamãe.
Na prática, o cultivo é o acompanhamento do desenvolvimento do embrião no laboratório: análise do tempo e da duração das divisões celulares, formato e número de células (blastômeros) do embrião, formação ou não do blastocisto. É nesta fase que é possível selecionar os embriões com maiores chances de conseguir se fixar no endométrio a fim de obter a gravidez. Veja a seguir os passos desta etapa:
Dia 1
Assim que ocorre a fecundação, no dia 1, é possível identificar, pelo microscópio uma célula com dois pronúcleos, o masculino e o feminino (estruturas onde ficam os cromossomos materno e paterno) que se unem para dar origem ao zigoto, estágio pré-embrionário anterior à primeira divisão celular.
Dia 2
A partir do dia 2, começam as divisões celulares, o embrião passa a ter de 2 a 4 células.
Dia 3
No dia 3, já pode ter de 6 a 10 células. Nos dias 2 e 3, o embrião está em estágio de clivagem, divisões mitóticas repetidas. Cada blastômero (célula) se divide em duas, com a metade do tamanho que a originou. E assim sucessivamente.
Dia 4
No dia 4, já são aproximadamente 16 células, bem compactadas. Nesta fase, ele é chamado de mórula.
Dia 5
A partir do dia 5, as 40, 80 células diminuem de tamanho e se achatam. Surge uma grande cavidade em seu interior que é cheia de líquido, chamada blastocele. Acontece então a primeira diferenciação celular, com a formação das células que darão origem à placenta e as que darão origem ao embrião propriamente dito. Neste estágio o embrião é chamado de blastocisto.
A camada interna de células do blastocisto (massa celular interna) é que dá origem aos tecidos e órgãos do corpo humano, enquanto a camada externa (trofoectoderma) forma a estrutura placentária.
Normalmente as transferência de embriões podem ser realizadas no dia 2, dia 3 ou no dia 5. Essa próxima etapa da FIV que será abordada em outro post.
Continue nos acompanhando pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.
