Confira sua reserva ovariana com este exame!
Você está tentando engravidar há pelo menos um ano e ainda não obteve êxito? Então, vale a pena conferir a sua reserva ovariana com o exame anti-mulleriano, que tem como objetivo analisar a reserva ovariana da mulher por meio de uma coleta de sangue. O exame fornece uma estimativa da quantidade de óvulos que a paciente ainda carrega no organismo. Quer saber mais sobre o assunto? Continue lendo este artigo!
O que é reserva ovariana?
A mulher já nasce com uma reserva ovariana determinada, ou seja, já vem ao mundo com uma quantidade específica de folículos presentes nos ovários. Estima-se que no nascimento, elas carregam cerca de 300 mil estruturas que contêm os óvulos.
Mas, com o passar do tempo e a cada ciclo menstrual, a quantidade de folículos vai diminuindo, perdendo a qualidade e, consequentemente, a fertilidade da mulher cai também. Quando a reserva acaba, a mulher deixa de ser fértil e entra no período que conhecemos como menopausa.
Por isso, dizem que os 35 anos são um marco muito importante para a mulher, pois, a partir daí, a fertilidade começa a cair de forma mais rápida e a probabilidade de uma gravidez saudável fica menor. Daí, vêm à tona as opções de que a reprodução assistida dispõe, como o congelamento de óvulos.
Mas como saber quanto de folículos cada mulher ainda guarda no ovário?
Exame anti-mulleriano
Para contextualizar, o hormônio anti-mulleriano é produzido pelas células do ovário e tem como função regular o desenvolvimento e o crescimento dos folículos. Sabendo disso, o exame anti-mulleriano analisa a reserva ovariana da mulher e, sim, esse é um dos exames que podemos propor àquela paciente que está tentando engravidar.
O valor do resultado do hormônio anti-mulleriano é diretamente proporcional à reserva ovariana, ou seja, quanto maior for, melhor deve estar a reserva. Vale dizer também que o exame mostra somente a quantidade de óvulos e não a qualidade deles.
Por fim, o exame deve ser realizado no início do ciclo e, não é preciso fazer jejum para realizar a coleta. A periodicidade deve ser recomendada por um médico especialista, que analisará cada caso de forma individual.

O passo a passo do coito programado e para quem é indicado
O coito programado é uma técnica de reprodução assistida de baixa complexidade em que vamos determinar o melhor período do ciclo menstrual para o casal ter relações sexuais com objetivo de engravidar.
Nesse tratamento, a fertilização ocorre no próprio organismo da mulher, seja com o ciclo natural, ou com uso de medicamentos indutores da ovulação.
Apesar de não necessitar de uma estrutura de laboratório complexa para sua realização, o coito programado pode contar com uma série de exames para garantir que essa é a melhor estratégia para o casal.
O que você precisa saber sobre a receptividade do endométrio
Um dos fatores mais importantes para que a gravidez ocorra, seja de forma natural ou por meio da reprodução humana assistida, é a receptividade do endométrio.
Esse é o momento em que a parede do útero, revestida pelo tecido endometrial, está receptiva para que o embrião se fixe e continue a se desenvolver de maneira adequada.
Mesmo um embrião saudável, formado por óvulo e espermatozóide de qualidade, poderá não se fixar no útero se o endométrio não estiver receptivo, motivo pelo qual o tratamento de fertilidade costuma envolver o preparo do endométrio.

Aconselhamento genético: um aliado da reprodução humana assistida
Você já ouviu falar em aconselhamento genético? Trata-se de um importante papel realizado por um profissional da saúde especializado que vai auxiliar no diagnóstico, tratamento e manejo das consequências causadas por uma mutação genética hereditária. Além disso, ele pode ser um excelente aliado da reprodução humana assistida.

Dia do Orgulho LGBTQIA+: Reprodução assistida para famílias homoafetivas e transafetivas
Hoje é dia do Orgulho LGBTQIA+, então, precisamos celebrar os direitos conquistados com muita luta por esse grupo tão diverso! Um deles é o de formar uma família e a reprodução humana assistida tem um papel importante em possibilitar que muitas dessas pessoas possam realizar o sonho de gerar seus próprios filhos. No post de hoje do blog, explicamos como o nosso trabalho pode ajudar casais homoafetivos e pessoas trans.

O que esperar da primeira consulta com especialista em infertilidade
O momento de procurar um especialista em infertilidade é sempre muito importante na jornada da tentante. Geralmente, ela toma essa decisão depois de receber um diagnóstico de problema ginecológico causador de infertilidade ou depois de tentar engravidar por seis meses a um ano (dependendo da sua idade) sem obter sucesso.
Depois de marcar a consulta, a ansiedade começa a aparecer. A mulher fica receosa a respeito do que será discutido e com medo de descobrir que suas chances de engravidar são baixas.
Infelizmente, também não são poucos os casos de mulheres que são desencorajadas por outros médicos a conceber filhos biológicos, fazendo com que a procura de um especialista já comece sem muita esperança. Mas não precisa ser assim! Somente uma investigação profunda pode dizer realmente quais são as chances de engravidar.
Por isso, hoje vamos contar como costuma ser essa primeira consulta com o especialista em infertilidade, para que a tentante possa se preparar adequadamente. Vamos explicar qual o melhor momento de procurar esse profissional, perguntas que ele poderá fazer à paciente, exames a serem solicitados e questionamentos importantes que a mulher deve fazer.
A hora de procurar o especialista em infertilidade
Se a mulher tem mais de 35 anos e quer engravidar, recomendamos procurar um especialista em infertilidade, especialmente se ela já estiver tentando conceber há seis meses sem sucesso. Após essa idade a reserva ovariana começa a ficar comprometida, e pode ser necessário fazer uma avaliação para encontrar estratégias que facilitem a concepção.
Se a mulher tem menos de 35 anos e está tentando engravidar há mais de um ano, sem sucesso, também é importante procurar o especialista em infertilidade, já que esse pode ser um indicativo de que alguma doença, desequilíbrio hormonal ou anomalia no sistema reprodutor pode estar prejudicando as chances de gravidez. Vale ressaltar, entretanto, que em muitos casos o problema de infertilidade está no parceiro.
E, por fim, casos de perda gestacional (aborto) de repetição também devem ser investigados por especialistas em infertilidade.
O que será discutido na primeira consulta com o especialista em infertilidade
Esse primeiro momento é importante para que o médico possa conhecer você e a sua história, estabelecendo uma relação de confiança. Ele irá levantar informações a respeito do seu caso e conhecer o seu histórico de saúde, para só então traçar um planejamento específico.
Algumas perguntas que o especialista em fertilidade pode fazer são:
- Há quanto tempo você está tentando engravidar?
- Há quanto tempo suspendeu o uso de métodos anticoncepcionais?
- Qual a frequência de relações sexuais do casal?
- Você já teve filhos?
- Você já sofreu um aborto?
- Já realizou algum tipo de cirurgia pélvica?
- Há histórico de IST (Infecção Sexualmente Transmissível)?
- Tem alguma doença crônica?
- É fumante?
- Com que frequência consome bebida alcóolica?
- Faz uso de drogas ilícitas?
- Faz uso de medicamentos?
- Você possui histórico familiar de infertilidade?
- Já fez algum tipo de tratamento de fertilidade?
Agora que você já sabe quais perguntas serão feitas, é mais fácil se preparar para saber respondê-las com segurança. Lembre-se que responder com honestidade é fundamental!
O médico também poderá solicitar tanto exames de imagem quanto laboratoriais, para avaliar a anatomia do sistema reprodutor, os níveis hormonais da mulher, sua reserva ovariana estimada e, se for o caso, exames genéticos para identificar possíveis síndromes causadoras de abortamentos. Temos um post bem completo sobre esses exames aqui no nosso blog!
Se o parceiro também estiver presente na consulta, ele também poderá ser encaminhado para a realização de espermograma, exame que mede a qualidade do esperma. Dependendo do caso, outros exames adicionais também poderão ser solicitados. Mesmo que ele não vá à consulta, a avaliação da presença de algum fator masculino causador de infertilidade é indispensável e deve ser sempre solicitada.
A primeira consulta com o especialista em infertilidade é uma grande oportunidade de tirar as suas dúvidas, especialmente aquelas que você tem vergonha de fazer para outras pessoas. Se necessário, anote todas as suas perguntas num papel e leve com você para a consulta.
Esse profissional está preparado para lidar com questões muito íntimas, por isso não deixe que o constrangimento te faça sair do consultório com dúvidas!
Se você tem uma amiga que também está procurando o tratamento de infertilidade, envie esse post para ela. Consultar o especialista é o primeiro passo para realizar o seu sonho!

Entenda o exame que ajuda a avaliar a fertilidade feminina
Quando uma mulher ou um casal procura a reprodução assistida, fazemos uma série de exames para verificar qual o seu status de fertilidade. Um deles pode ser o exame anti-mulleriano, que avalia a reserva ovariana da tentante, ou seja, a quantidade de óvulos disponíveis para a fecundação.
Quando uma mulher ou um casal procura a reprodução assistida, fazemos uma série de exames para verificar qual o seu status de fertilidade. Um deles pode ser o exame anti-mulleriano, que avalia a reserva ovariana da tentante, ou seja, a quantidade de óvulos disponíveis para a fecundação.
O resultado desse teste, em associação com outros tipos de exame, poderá ajudar a determinar qual método de reprodução assistida vai oferecer as maiores chances da mulher engravidar.
Ao longo desse processo, ele também poderá ser utilizado para estimar a resposta do organismo aos tratamentos realizados, ajudando a dosar a medicação necessária para a estimulação ovariana, por exemplo.
Entendendo o exame e o hormônio anti-mulleriano
O hormônio anti-mulleriano (HAM) é uma glicoproteína produzida pelos folículos ovarianos, estruturas que armazenam os óvulos antes da maturação. Ele é responsável por regular o crescimento e o desenvolvimento dos folículos durante a vida reprodutiva da mulher, do nascimento à menopausa.
Na reprodução humana assistida, esse hormônio pode ser utilizado como um indicador da reserva ovariana feminina. Ao testarmos a quantidade de HAM no sangue da mulher, é possível prever a quantidade de óvulos disponíveis, para serem fecundados naturalmente ou por meio de algum tratamento específico.
A análise é realizada por meio de exame de sangue simples, sendo que as taxas podem variar entre < 0,16 ng/ml (baixa resposta) a > 4,0 ng/ml (alta resposta). Quanto maior a taxa de HAM, mais os folículos estão ativos e, portanto, maior a quantidade de gametas.
Uma das vantagens desse tipo de exame é que ele pode ser realizado em qualquer etapa do ciclo menstrual, sem sofrer alterações. Inclusive, o uso de anticoncepcional não afeta o resultado do exame anti-mulleriano.
Para quem o exame anti-mulleriano é indicado
De maneira geral, a análise do hormônio anti-mulleriano é indicado para mulheres que pretendem engravidar e, por algum motivo, podem apresentar uma reserva ovariana comprometida.
Veja só os principais casos de indicação dessa análise:
- Mulheres que estão passando por um tratamento de fertilidade;
- Mulheres com histórico de menopausa precoce na família ou que já entraram em falência ovariana prematura;
- Mulheres que pretendem preservar a fertilidade com congelamento de óvulos;
- Avaliação para dosagem de medicamento durante a estimulação ovariana no tratamento de fertilidade
Interpretando os resultados do exame anti-mulleriano
Ok Embora os resultados do exame anti-mulleriano não sejam decisivos a respeito da capacidade de uma mulher engravidar ou não com seus próprios óvulos, os valores de referência são uma boa ferramenta para ajudar a determinar os melhores métodos de reprodução assistida para a tentante em questão.
- HAM > 4,0 ng/ml: resposta muito alta;
- HAM entre 2,0 e 4,0 ng/ml: resposta alta;
- HAM entre 1,0 e 2,0 ng/ml: resposta média;
- HAM entre 0,16 e 1,0 ng/ml: resposta baixa;
- HAM < 0,16 ng/ml: resposta muito baixa;
Como falamos, quanto maior o índice do hormônio anti-mulleriano, maiores as chances da mulher engravidar em tratamento de reprodução assistida. Isso significa que aquelas com HAM acima de 4,0 ng/ml têm mais óvulos disponíveis, enquanto aquelas com HAM abaixo de 0,16 ng/ml têm estoque muito baixo ou esgotado.
Entretanto, ter uma reserva ovariana baixa ou mesmo nenhum óvulo disponível não significa que a mulher não possa realizar o sonho de ser mãe.
Para as que não estão mais ovulando, existe a opção de doação de gametas, em que a mulher recebe um óvulo e até mesmo um embrião de uma doadora anônima e realiza uma Fertilização In Vitro.
Aquelas que possuem poucos óvulos podem passar por um processo de estimulação ovariana, para que eles fiquem maduros e possam ser coletados para Fertilização in Vitro.
Quando a reserva ovariana é muito baixa, a FIV costuma ser o método mais indicado porque é mais complexo e tem maiores taxas de sucesso do que a inseminação artificial, por exemplo.
Quando uma mulher ou um casal procura a reprodução assistida, fazemos uma série de exames para verificar qual o seu status de fertilidade. Um deles pode ser o exame anti-mulleriano, que avalia a reserva ovariana da tentante, ou seja, a quantidade de óvulos disponíveis para a fecundação.
O resultado desse teste, em associação com outros tipos de exame, poderá ajudar a determinar qual método de reprodução assistida vai oferecer as maiores chances da mulher engravidar.
Ao longo desse processo, ele também poderá ser utilizado para estimar a resposta do organismo aos tratamentos realizados, ajudando a dosar a medicação necessária para a estimulação ovariana, por exemplo.
Entendendo o exame e o hormônio anti-mulleriano
O hormônio anti-mulleriano (HAM) é uma glicoproteína produzida pelos folículos ovarianos, estruturas que armazenam os óvulos antes da maturação. Ele é responsável por regular o crescimento e o desenvolvimento dos folículos durante a vida reprodutiva da mulher, do nascimento à menopausa.
Na reprodução humana assistida, esse hormônio pode ser utilizado como um indicador da reserva ovariana feminina. Ao testarmos a quantidade de HAM no sangue da mulher, é possível prever a quantidade de óvulos disponíveis, para serem fecundados naturalmente ou por meio de algum tratamento específico.
A análise é realizada por meio de exame de sangue simples, sendo que as taxas podem variar entre < 0,16 ng/ml (baixa resposta) a > 4,0 ng/ml (alta resposta). Quanto maior a taxa de HAM, mais os folículos estão ativos e, portanto, maior a quantidade de gametas.
Uma das vantagens desse tipo de exame é que ele pode ser realizado em qualquer etapa do ciclo menstrual, sem sofrer alterações. Inclusive, o uso de anticoncepcional não afeta o resultado do exame anti-mulleriano.
Para quem o exame anti-mulleriano é indicado
De maneira geral, a análise do hormônio anti-mulleriano é indicado para mulheres que pretendem engravidar e, por algum motivo, podem apresentar uma reserva ovariana comprometida.
Veja só os principais casos de indicação dessa análise:
- Mulheres que estão passando por um tratamento de fertilidade;
- Mulheres com histórico de menopausa precoce na família ou que já entraram em falência ovariana prematura;
- Mulheres que pretendem preservar a fertilidade com congelamento de óvulos;
- Avaliação para dosagem de medicamento durante a estimulação ovariana no tratamento de fertilidade
Interpretando os resultados do exame anti-mulleriano
Embora os resultados do exame anti-mulleriano não sejam decisivos a respeito da capacidade de uma mulher engravidar ou não com seus próprios óvulos, os valores de referência são uma boa ferramenta para ajudar a determinar os melhores métodos de reprodução assistida para a tentante em questão.
- HAM > 4,0 ng/ml: resposta muito alta;
- HAM entre 2,0 e 4,0 ng/ml: resposta alta;
- HAM entre 1,0 e 2,0 ng/ml: resposta média;
- HAM entre 0,16 e 1,0 ng/ml: resposta baixa;
- HAM < 0,16 ng/ml: resposta muito baixa;
Como falamos, quanto maior o índice do hormônio anti-mulleriano, maiores as chances da mulher engravidar em tratamento de reprodução assistida. Isso significa que aquelas com HAM acima de 4,0 ng/ml têm mais óvulos disponíveis, enquanto aquelas com HAM abaixo de 0,16 ng/ml têm estoque muito baixo ou esgotado.
Entretanto, ter uma reserva ovariana baixa ou mesmo nenhum óvulo disponível não significa que a mulher não possa realizar o sonho de ser mãe.
Para as que não estão mais ovulando, existe a opção de doação de gametas, em que a mulher recebe um óvulo e até mesmo um embrião de uma doadora anônima e realiza uma Fertilização In Vitro.
Aquelas que possuem poucos óvulos podem passar por um processo de estimulação ovariana, para que eles fiquem maduros e possam ser coletados para Fertilização in Vitro.
Quando a reserva ovariana é muito baixa, a FIV costuma ser o método mais indicado porque é mais complexo e tem maiores taxas de sucesso do que a inseminação artificial, por exemplo.

Análise genética do embrião na FIV: será que é pra você?
Quando uma mulher ou um casal inicia um processo de reprodução humana assistida, muitos esforços são empreendidos para que o objetivo de ter um filho seja alcançado.
Para algumas pessoas, a análise genética do embrião, exame que ajuda a identificar possíveis patologias genéticas, pode aumentar as chances de sucesso da Fertilização in Vitro porque possibilita realizar a implantação somente de embriões saudáveis.
O que é e como funciona a análise genética do embrião
Na FIV, depois que o óvulo é fecundado pelo espermatozóide, o embrião é cultivado em laboratório para se desenvolver até ser possível transferi-lo para o útero materno.
O processo de desenvolvimento de um embrião consiste numa série de divisões e diferenciações celulares, em que possíveis erros podem acarretar alterações cromossômicas causadoras de doenças que, em muitos casos, prejudicam o andamento da gestação.
Entre 5 a 6 dias depois da fecundação, o embrião atinge o estágio de blastocisto, no qual podemos realizar o Teste Genético Pré-Implantacional (PGT), por meio de uma biópsia.
As células embrionárias são retiradas e encaminhadas para análise genética, onde vão passar pelos testes PGT-A ou PGT-M. Em alguns casos, ambos podem ser realizados.
No primeiro, a técnica irá rastrear mais de 100 doenças genéticas, principalmente aquelas relacionadas a alterações no número de cromossomos, como síndromes de Down, Edwards, Turner e Patau, que estão, frequentemente, relacionadas à perda gestacional.
Já o PGT-M vai rastrear doenças hereditárias específicas, que acometem vários membros da mesma família e que possuem altas chances de serem transmitidas para os descendentes, como anemia falciforme, fibrose cística, neuropatias, entre outras.
Depois de avaliados, os embriões euplóides, ou seja, sem alterações genéticas, são selecionados para implantação no útero. Essa medida diminui o risco de abortos espontâneos por alterações cromossômicas, e ou doenças ligadas à má-formação genética.
Para quem a análise genética do embrião é indicada
Esse procedimento pode ser indicado para pessoas com mais chances de terem gametas de má qualidade, como mulheres acima dos 38 anos ou cujos parceiros têm idade avançada ou alterações seminais graves.
Casais que passaram por falhas repetidas de implantação na FIV ou perda gestacional recorrente também podem se beneficiar desse tipo de teste, bem como aqueles que possuem alterações genéticas que podem ser transmitidas para os filhos ou que passaram por falhas repetidas de implantação na FIV.
As vantagens e riscos da análise genética do embrião
As principais vantagens da análise genética do embrião são as menores chances de desenvolvimento de bebês com patologias ou doenças hereditárias por meio da transferência de embriões saudáveis. Assim, aumentamos as chances da gestão ser bem sucedida.
Além disso, muitas mulheres se sentem mais tranquilas ao saberem que escolheram um embrião saudável e que têm mais chances de ter uma gestação tranquila.
Por outro lado, o sequenciamento genético pode revelar que todo os embriões possuem patologias que impedem a transferência, o que seria, também, uma grande decepção. Além disso, o procedimento oferece riscos baixos de inviabilizar o embrião para implantação.
É também importante ressaltar que ainda existe a possibilidade do embrião desenvolver algum tipo de patologia após a transferência, ok?
Agora que você já entendeu melhor esses importantes aspectos a respeito da análise genética de embriões, você já consegue imaginar se ele é ou não indicado para você. De qualquer forma, fique tranquila: quando você começa o seu processo de reprodução assistida, nós do Centro de Reprodução Humana do Mater Dei vamos te fornecer todas as informações necessárias para que você realize o seu tratamento de fertilidade da melhor maneira possível, ok?

Tudo o que você precisa saber sobre gravidez solo
Nem sempre o sonho de se tornar mãe envolve um par: a gravidez por produção independente está se tornando cada vez mais comum entre mulheres que querem ser mães solo, ou seja, sem a participação de um parceiro ou parceira.
Chamamos, também, de produção independente os casos de mulheres que estão em relações homoafetivas e que querem engravidar, já que o procedimento, em si, é o mesmo. Entretanto, alguns aspectos psicossociais são diferentes, já que a realidade da mãe solo e do casal de mulheres que vão ter um bebê são distintas.
Tomando a decisão de ter uma gravidez solo
Independentemente do motivo, a legislação brasileira garante a qualquer mulher acima dos 18 anos o direito de procurar a reprodução assistida para engravidar sem um parceiro masculino.
Muitas tomam essa decisão mais cedo, mas é mais comum que mulheres por volta dos 40 anos, que ainda não encontraram alguém para formar uma família, tomem a decisão de fazê-lo de forma independente.
Geralmente, a preocupação é com a viabilidade dos óvulos, já que a reserva ovariana começa a declinar após os 30 anos, diminuindo as chances da mulher conseguir engravidar com seus próprios gametas.
Entretanto, a ausência de óvulos não impossibilita a gravidez, já que a tentante pode receber a doação tanto do sêmen quanto do óvulos.
O processo de produção independente
A primeira coisa a se levar em consideração quando uma mulher quer engravidar por produção independente é seu status de fertilidade. Afinal, isso irá determinar se será feita uma inseminação intrauterina ou uma Fertilização in Vitro.
Se a mulher tiver poucos ou nenhum problema de fertilidade, a inseminação poderá ser utilizada. Entretanto, se o caso for mais complexo, a FIV é mais indicada porque possui taxas de sucesso cada vez mais elevadas, principalmente para mulheres com baixa reserva ovariana. Para mulheres que receberem uma ovodoação, a FIV será a única opção viável.
Tomada essa decisão, é hora de buscar, no banco de sêmen, os gametas masculinos necessários para a fertilização. Vale ressaltar que a doação é feita de maneira altruísta e anônima. Ou seja, o homem não recebe nenhum tipo de quantia em dinheiro e o laboratório não pode revelar sua identidade à receptora, nem ele saber para quem seu material foi doado.
A tentante pode escolher algumas características do doador, como altura, peso, cor dos cabelos, dos olhos e da pele, seu tipo sanguíneo, profissão e hobbies. Assim, poderá optar por um doador com aparência física semelhante à sua ou não.
Com essas questões definidas, é hora de iniciar a preparação para o procedimento, seja ele a FIV ou a inseminação intrauterina. Geralmente, a mulher inicia uma medicação hormonal para induzir a ovulação.
Caso a inseminação seja o método escolhido, o sêmen será introduzido na cavidade uterina da mulher. Se a FIV for utilizada, os óvulos maduros são coletados, fecundados em laboratório e, depois que o embrião se desenvolver um pouco, ele é transferido para o útero.
Por fim, é hora de esperar o resultado positivo do teste de gravidez.
Lidando com a família e amigos como mãe solo
Lidar com opiniões alheias quando o assunto é fertilidade pode ser mesmo um desafio, já que na nossa sociedade ainda prevalece a visão de família formada por uma mulher, um homem e um bebê.
Entretanto, essa não é a única forma de se relacionar afetivas e muito menos de realizar o sonho da maternidade. Ressaltamos, mais uma vez, que tanto as mulheres em relações homoafetivas quanto as que querem se tornar mães solo têm esse direito protegido pela legislação brasileira.
Nenhuma mulher é menos mãe ou tem uma família pior por não ter uma outra pessoa no papel de mãe ou pai do seu filho. Algumas pessoas preferem manter essa escolha sigilosa, enquanto outras compartilham essa realidade com amigos e parentes.
Cada tentante deve decidir pelo que a deixará mais confortável, ok?
Se você quer saber mais sobre como a reprodução assistida ajuda mulheres diversas a realizar o sonho da maternidade, não deixe de nos acompanhar no Instagram ou Facebook.
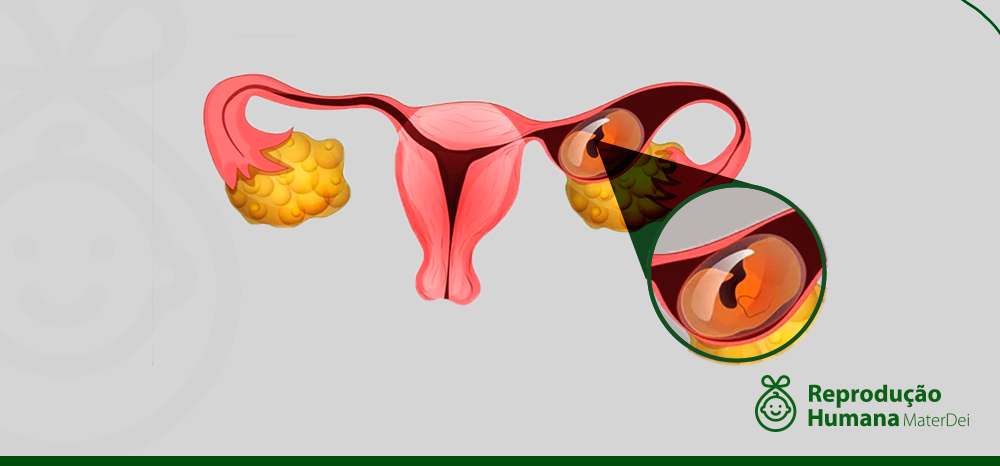
O que é gravidez ectópica e quais os riscos de ela acontecer na FIV
Quando uma mulher se submete a um tratamento de fertilidade, muitos medos costumam surgir: medo de não conseguir engravidar, de ter uma perda gestacional ou alguma complicação durante a gravidez.
É muito importante que ao investir em tratamentos como a Fertilização In Vitro, por exemplo, a paciente esteja ciente das possíveis complicações associadas. Uma delas pode ser a gravidez ectópica, caracterizada pela implantação do embrião fora do útero.
Entenda o que é a gravidez ectópica
No processo de gravidez, tendo ela acontecido naturalmente ou por meio da reprodução humana assistida, o óvulo fertilizado se prende ao revestimento do útero para dar continuidade ao desenvolvimento do embrião.
Numa gravidez ectópica ao invés de o embrião se fixar no endométrio, ele acaba sendo implantado em algum lugar fora dele. Em 98% dos casos, o embrião se desenvolve em uma das trompas, estrutura semelhante a um tubo. Nos 2% restantes, a implantação ocorre em outros locais, como ovário, colo do útero ou na cavidade abdominal.
Uma gravidez ectópica é considerada, na grande maioria dos casos, sem futuro. Isso porque o embrião não consegue se desenvolver normalmente fora do útero e, à medida em que cresce, causa danos às estruturas que o rodeiam. Afinal, o útero está preparado para aumentar de tamanho, não as trompas.
Sem tratamento, esse tipo de gravidez pode colocar a vida da mulher em risco.
Os riscos de gravidez ectópica na FIV
Alguns fatores parecem aumentar as chances da mulher ter uma gravidez ectópica, como inflamações ou lesões na região pélvica e tubária, cirurgias no local, falha na ligadura de trompas, episódio prévio de gravidez ectópica e uso de DIU.
No caso das mulheres que realizam tratamentos de fertilidade como a Fertilização in Vitro, as chances dessa complicação acontecer são baixas ao redor de 1,7%.
Muitas pessoas pensam que a FIV pode impedir a gravidez ectópica porque o embrião é transferido cirurgicamente para o útero da mulher. Entretanto, esse embrião pode se deslocar até outra região e, se as trompas estiverem danificadas, pode ser mais difícil para ele voltar ao útero naturalmente, se implantando no local errado.
Tratamento da gravidez ectópica em mulheres com infertilidade
Infelizmente o tratamento para gravidez ectópica é a remoção do embrião e, dependendo do estágio da gravidez, de parte ou da totalidade da trompa onde ele se desenvolveu.
Como falamos, essa é uma gravidez que não só coloca a vida da mulher em risco como também impede que o feto se desenvolva adequadamente. Por isso o embrião deve ser removido com medicamentos que param o seu desenvolvimento ou numa cirurgia, geralmente realizada por via laparoscópica.
Outra questão é a preservação dos ovários durante a cirurgia, caso a mulher ainda tenha um estoque de óvulos viável para continuar o tratamento de infertilidade.
Quando iniciamos o processo de Fertilização in Vitro levamos em conta todos esses fatores e, inclusive, realizamos uma série de exames após a transferência de embriões para ter certeza de que ele se fixou no local apropriado.
