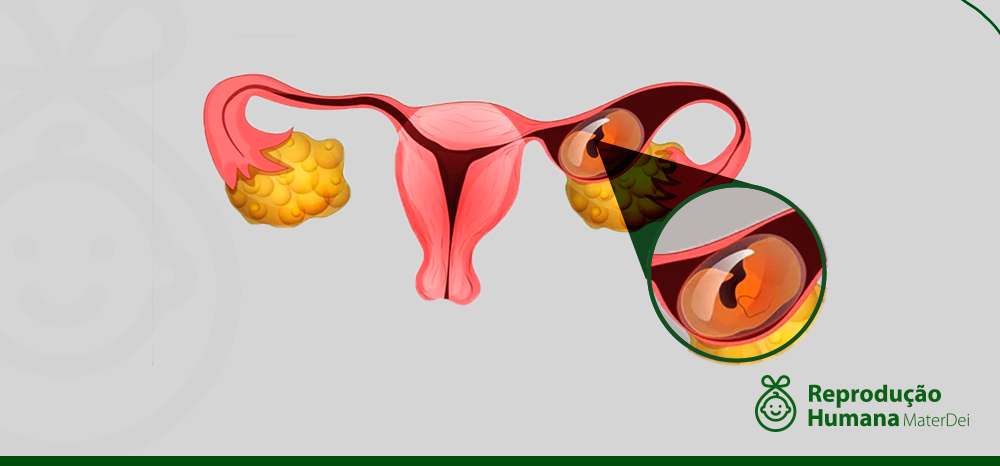
O que é gravidez ectópica e quais os riscos de ela acontecer na FIV
Quando uma mulher se submete a um tratamento de fertilidade, muitos medos costumam surgir: medo de não conseguir engravidar, de ter uma perda gestacional ou alguma complicação durante a gravidez.
É muito importante que ao investir em tratamentos como a Fertilização In Vitro, por exemplo, a paciente esteja ciente das possíveis complicações associadas. Uma delas pode ser a gravidez ectópica, caracterizada pela implantação do embrião fora do útero.
Entenda o que é a gravidez ectópica
No processo de gravidez, tendo ela acontecido naturalmente ou por meio da reprodução humana assistida, o óvulo fertilizado se prende ao revestimento do útero para dar continuidade ao desenvolvimento do embrião.
Numa gravidez ectópica ao invés de o embrião se fixar no endométrio, ele acaba sendo implantado em algum lugar fora dele. Em 98% dos casos, o embrião se desenvolve em uma das trompas, estrutura semelhante a um tubo. Nos 2% restantes, a implantação ocorre em outros locais, como ovário, colo do útero ou na cavidade abdominal.
Uma gravidez ectópica é considerada, na grande maioria dos casos, sem futuro. Isso porque o embrião não consegue se desenvolver normalmente fora do útero e, à medida em que cresce, causa danos às estruturas que o rodeiam. Afinal, o útero está preparado para aumentar de tamanho, não as trompas.
Sem tratamento, esse tipo de gravidez pode colocar a vida da mulher em risco.
Os riscos de gravidez ectópica na FIV
Alguns fatores parecem aumentar as chances da mulher ter uma gravidez ectópica, como inflamações ou lesões na região pélvica e tubária, cirurgias no local, falha na ligadura de trompas, episódio prévio de gravidez ectópica e uso de DIU.
No caso das mulheres que realizam tratamentos de fertilidade como a Fertilização in Vitro, as chances dessa complicação acontecer são baixas ao redor de 1,7%.
Muitas pessoas pensam que a FIV pode impedir a gravidez ectópica porque o embrião é transferido cirurgicamente para o útero da mulher. Entretanto, esse embrião pode se deslocar até outra região e, se as trompas estiverem danificadas, pode ser mais difícil para ele voltar ao útero naturalmente, se implantando no local errado.
Tratamento da gravidez ectópica em mulheres com infertilidade
Infelizmente o tratamento para gravidez ectópica é a remoção do embrião e, dependendo do estágio da gravidez, de parte ou da totalidade da trompa onde ele se desenvolveu.
Como falamos, essa é uma gravidez que não só coloca a vida da mulher em risco como também impede que o feto se desenvolva adequadamente. Por isso o embrião deve ser removido com medicamentos que param o seu desenvolvimento ou numa cirurgia, geralmente realizada por via laparoscópica.
Outra questão é a preservação dos ovários durante a cirurgia, caso a mulher ainda tenha um estoque de óvulos viável para continuar o tratamento de infertilidade.
Quando iniciamos o processo de Fertilização in Vitro levamos em conta todos esses fatores e, inclusive, realizamos uma série de exames após a transferência de embriões para ter certeza de que ele se fixou no local apropriado.

O papel da tecnologia na reprodução humana do século XXI
A tecnologia se tornou uma grande aliada da reprodução humana, principalmente para as pessoas que têm problemas causadores de infertilidade. Essa história já não é tão jovem: o primeiro bebê fruto de um processo de Fertilização In Vitro nasceu em 1978 e, desde então, diversos outros conceitos e práticas passaram a fazer parte do universo da reprodução humana assistida.
A hiperestimulação ovariana, a criopreservação de embriões e gametas, testes genéticos pré-implantação e a injeção intracitoplasmática de espermatozóides são algumas das práticas que tornaram a reprodução humana assistida mais eficaz e viável para um número maior de pacientes, com o passar do tempo.
Até o momento, as tecnologias utilizadas na reprodução humana em nosso país são a Fertilização in Vitro (FIV), a injeção intracitoplasmática de espermatozóides (ICSI), eclosão assistida, a pesquisa genética de embriões e a criopreservação (congelamento) de óvulos, espermatozóides, embriões e tecidos ovarianos.
Algumas dessas técnicas podem ser utilizadas sozinhas ou em associação, com indicações diferentes e particulares para cada mulher ou casal tentante. Todas são regulamentadas pelo Conselho Federal de Medicina e, inclusive, nos últimos 25 anos, 83 mil bebês brasileiros nasceram por meio de tratamentos de reprodução assistida, fazendo do Brasil o líder no ranking latino-americano que mais realizaram esse tipo de procedimento.
A popularização dessas técnicas indica que a demanda por pessoas solteiras, casais hetero e homoafetivos, de diferentes idades e com questões diversas acerca da própria fertilidade é mesmo volumosa.
No período inicial da reprodução humana assistida, as técnicas eram voltadas para quadros médicos específicos e, com o tempo, essas tecnologias passaram a atender pessoas que desejam ter filhos, independentemente de achados clínicos ou patológicos. Na prática, isso significa que qualquer pessoa acima dos 18 anos que queira se tornar mãe ou pai pode procurar tratamentos de fertilidade que possibilitem a realização desse sonho, caso a gestação não possa ocorrer de maneira espontânea.
Depois de descobertas e técnicas tão expressivas nos últimos quarenta anos, sem dúvidas esse campo da medicina continuará a evoluir ao se deparar com novos dilemas médicos e necessidades dos pacientes. Atualmente, duas grandes tecnologias inovadoras parecem estar em andamento.
No The Lancet, foi descrito o caso de transplante do útero de uma doadora falecida em uma mulher sem o órgão, que foi capaz de completar a gestação de um bebê que, em 2020, completará quatro anos de idade.
Sem dúvidas caminhamos muito, mas ainda parece haver espaço para evoluir as tecnologias e possibilidades da reprodução assistida ainda neste século.
5 mitos sobre a doação de óvulos no Brasil
A ovodoação é um assunto complexo e, para muitas pessoas, ainda é tabu. Entretanto, nós do Centro de Reprodução Humana do Mater Dei realizamos esse tipo de tratamento e garantimos que apesar de necessitar de muita consideração e planejamento por parte da tentante, ele não é nenhum bicho de sete cabeças.
Para ajudar mais mulheres e casais a tomarem essa decisão de maneira bem informada e consciente, vamos desmascarar cinco mitos comuns a respeito da doação de óvulos no Brasil. Aqui, é importante ressaltar que cada país possui suas próprias leis de regulamentação da ovodoação.
Entenda o processo de ovodoação
Quando uma mulher quer engravidar mas não possui óvulos viáveis para fecundação, ela pode receber esse gameta feminino de uma doadora, um procedimento que acontece em três etapas e que possibilita que tentantes inférteis realizem o sonho de ser mãe.
Primeiro, induzimos a ovulação da doadora com medicamentos, de maneira que ela produza um maior recrutamento de óvulos. Ao longo da estimulação ovariana, são realizados alguns exames de sangue e ultrassom e, se o desenvolvimento dos óvulos estiver satisfatório, aplicamos o hormônio de maturação, para que os gametas fiquem prontos para a fecundação.
Em seguida, fazemos a coleta dos gametas com uma agulha especial, inserida pela vagina da mulher doadora. No ovário, essa agulha aspira o líquido que contém os óvulos. Todo esse processo é feito em ambiente cirúrgico, com a paciente sob sedação anestésica.
Após a coleta, os óvulos serão selecionados para fecundação em laboratório, onde os embriões são cultivados até o momento de inseri-los no útero da receptora. Até então, a tentante que vai receber a doação não participa do processo e é importante deixar claro que, em nenhum momento, as duas mulheres irão se conhecer ou saber o nome uma da outra.
Os 5 mitos mais comuns sobre a doação de óvulos
Agora que você já entendeu um pouco mais sobre a ovodoação, podemos explicar o que tem de errado com cada um dos mitos mais comuns a respeito da doação de óvulos. Vamos lá?
Existe uma idade certa para receber a doação de óvulos
Muita gente acha que é necessário ter 40 anos ou mais para receber uma ovodoação, mas isso não é verdade! Qualquer mulher acima dos 18 anos pode receber esse tratamento.
Afinal, a menopausa não é o único motivo pelo qual as tentantes procuram uma doação de óvulos. Diversas mulheres em idade reprodutiva podem não produzir gametas viáveis para a fecundação por muitos motivos, como falência ovariana prematura, tratamentos oncológicos e até mesmo a infertilidade sem causa aparente.
A receptora não é a mãe verdadeira do bebê
Esse talvez seja o mito mais danoso para as tentantes, causando sentimentos de dúvida, culpa e ansiedade, afastando-as do sonho de se tornarem mães.
Ainda que com o óvulo de outra pessoa, a mãe é aquela que vai gerar o bebê, parir e cuidar dele para que se desenvolva bem e tenha uma vida feliz e realizada. Ou seja, toda a experiência da maternidade será vivida exclusivamente pela tentante receptora!
Além disso, a doadora renuncia os direitos de maternidade ao fazer a doação, de maneira que a receptora está protegida pela lei. Outro detalhe é que a tentante pode escolher óvulos de uma doadora com características físicas semelhantes às suas.
Todos vão saber que o bebê é fruto de uma ovodoação
O processo de doação de óvulos é totalmente sigiloso e tanto a clínica quanto os profissionais envolvidos não podem compartilhar informações a respeito do procedimento ou dos pacientes, de acordo com o Conselho Federal de Medicina.
Muitas tentantes e casais preferem evitar contar a amigos e familiares que receberam uma doação de gametas, enquanto outros se sentem confortáveis em compartilhar essa informação. As duas decisões são válidas!
A doadora recebe quantias em dinheiro
Mito! No Brasil, é proibido por lei vender gametas. A ovodoação deve ser feita de maneira altruísta, em que uma mulher decide ajudar outras a se tornarem mães sem nenhum fim lucrativo.
Entretanto, as duas mulheres podem fazer um acordo anônimo, chamado de ovodoação compartilhada. Nesse processo, a clínica seleciona uma mulher que vai passar por tratamento de FIV que esteja disposta a compartilhar seus óvulos coletados com um casal ou outra tentante, e a receptora custeia parte do tratamento da doadora.
Todo esse processo é seguro e regulamentado pelo Conselho Federal de Medicina.
A ovodoação é a única opção para mulheres inférteis
Depende de cada caso. Há mulheres inférteis que conseguem produzir utilizar próprios óvulos a partir da estimulação ovariana. Inclusive, essa alternativa sempre é sugerida pelos especialistas antes da ovodoação.
Entretanto, se esse tratamento não funcionou no passado ou a tentante realmente não é capaz de produzir mais óvulos por qualquer motivo, a ovodoação pode ser a única alternativa se a mulher quiser passar pela gestação. Caso contrário, a adoção é uma opção muito viável!

Infertilidade sem causa aparente atinge 10% dos casais inférteis
Depois que um casal percebe que está com dificuldades para engravidar, procura um médico para descobrir as possíveis causas desse problema. Tanto o homem quanto a mulher vão passar por uma série de exames, para excluir ou confirmar possíveis diagnósticos de infertilidade.
Entretanto, em cerca de 10% dos casais que têm dificuldades em engravidar, os exames realizados são normais, de maneira que a equipe responsável não consegue determinar a real causa da infertilidade. Esses casos são denominados de infertilidade inexplicável ou infertilidade sem causa aparente.
Os impactos psicológicos da infertilidade sem causa aparente
Na grande maioria dos casos, os pacientes procuram ajuda médica porque buscam uma resposta, algo que explique o motivo pelo qual não estão conseguindo realizar o sonho de ter um bebê e que possa ser solucionado.
A experiência de passar por diversos tipos de exame inconclusivos pode ser bastante desgastante para os casais que sofrem de infertilidade sem causa aparente. Para a mulher, especialmente, não ter nenhuma explicação para a dificuldade de engravidar pode causar muito mal-estar e até impactar a qualidade de vida.
Além disso, é comum existir uma pressão externa para que o casal ou a mulher tenha filhos. Amigos e família os questionam porque ainda não conseguiram conceber quando desejam ter um bebê, e sem um diagnóstico não há resposta para a pergunta. Diversas estatísticas mostram, inclusive, que a cobrança externa, ainda que com boas intenções, geram sentimentos negativos como culpa e fracasso.
O que fazer quando se tem infertilidade sem causa aparente
A postura do casal em relação à infertilidade costuma variar de acordo com sua idade e o nível de ansiedade em ter um bebê. Os tratamentos mais indicados para quem tem infertilidade sem causa aparente são a inseminação intrauterina e a fertilização in vitro, devendo-se individualizar caso a caso.
Na inseminação intrauterina, a mulher passa pela estimulação ovariana e a amostra de sêmen é coletada e preparada para só então ser inserida, em ambiente hospitalar, diretamente no interior do útero da mulher no período fértil.
Na fertilização in vitro a mulher também passa pela estimulação ovariana, mas ao contrário da inseminação, o óvulo será coletado para fertilização em laboratório, onde o embrião será desenvolvido. Depois, ele será transferido para o útero da tentante. Essa é a técnica mais complexa e eficaz em reprodução assistida.

Testosterona e fertilidade do homem: entenda a relação
As pessoas sempre ouvem falar em testosterona, mas poucas compreendem, de fato, o papel desse hormônio na saúde reprodutiva masculina. Ele é fundamental para a produção e amadurecimento de espermatozóides nos testículos, além de ser responsável pelo desejo sexual e pela ereção.
Talvez pelo hormônio estar associado à potência sexual masculina, existe o mito de que suplementar a testosterona aumenta a fertilidade, o que pode ser muito perigoso para a saúde do homem. Na verdade, ingerir ou aplicar a testosterona sem indicação e orientação médica pode causar um sério desequilíbrio no organismo, levando à redução ou parada da produção de espermatozóides.
Como a testosterona atua na fertilidade masculina
O papel da testosterona na fertilidade masculina começa na gravidez, em que esse hormônio inicia a diferenciação sexual. Os órgãos reprodutores masculinos se desenvolvem e os testículos descem do abdômen até o saco escrotal.
Mais tarde, na adolescência, a testosterona faz com que os meninos comecem ter mais pêlos no corpo. O pênis se desenvolve, as cordas vocais ficam mais espessas e, finalmente, a espermatogênese se inicia.
Ou seja, a fertilidade masculina está profundamente atrelada à testosterona, desde o útero. Afinal, sem o desenvolvimento apropriado dos órgãos sexuais, o homem terá dificuldades de produzir espermatozóides.
Pelo mesmo motivo, na vida adulta, se os níveis de testosterona estiverem baixos, a produção de espermatozóides pode também estar impactada, além de afetar a disposição, cognição e até a constituição óssea do corpo. Esse desequilíbrio metabólico pode ser causado pela obesidade, estresse, doenças crônicas e até mesmo alguns tipos de medicamentos.
Entretanto, suplementar esse hormônio por conta própria pode piorar a situação e até mesmo levar à um caso grave de infertilidade.
Porque tomar testosterona não é uma boa estratégia para aumentar a fertilidade
Os hormônios funcionam sob um delicado equilíbrio no organismo de ambos os sexos. Se o homem utiliza testosterona exógena (seja ela em gel, injeção ou comprimidos), isso causará um aumento além do normal nos níveis desse hormônio no sangue, o que pode diminuir a produção dos hormônios que estimulam a produção natural de testosterona e a produção de espermatozóides. Assim,
Esse é um dos motivos pelos quais os homens com testosterona baixa devem sempre procurar um médico para tratar o problema, e jamais administrar o hormônio por conta própria, sob o risco de se tornar infértil. Isso vale, também, para aqueles que utilizam a testosterona para ganhar mais massa muscular.
Como manter o equilíbrio hormonal e preservar a fertilidade
O pico de testosterona, no homem, ocorre durante a adolescência. A partir dos 30 anos, esse hormônio de fato diminui, mas, geralmente, não a ponto de causar infertilidade.
Na grande maioria dos casos, os homens que ficam com baixos níveis de testosterona têm hábitos de vida pouco saudáveis, como sedentarismo, má alimentação, tabagismo e consumo excessivo de álcool. Todos esses elementos prejudicam o bom funcionamento do metabolismo.
Por isso, a melhor forma de manter o equilíbrio hormonal e preservar a fertilidade é ter uma vida saudável.

Conheça as principais causas da infertilidade masculina
Segundo a Organização Mundial da Saúde (OMS), 40% dos casais inférteis não conseguem ter filhos por fatores masculinos.
No geral, os homens permanecem férteis por mais tempo do que as mulheres, que costumam enfrentar dificuldades de fertilidade a partir dos 35 anos.Entretanto, os hábitos de vida pouco saudáveis da sociedade ocidental tem comprometido a qualidade do esperma dos homens, antes mesmo de eles chegarem aos 40.
Sintomas da infertilidade masculina
O homem pode suspeitar de infertilidade se estiver tendo relações sexuais desprotegidas há um ano sem conseguir engravidar a parceira (se a mulher tiver mais de 35 anos, o tempo de espera passa a ser de apenas seis meses). Entretanto, somente uma avaliação médica poderá dizer se os problemas de fertilidade são femininos, masculinos ou de ambos.
Antigamente, era comum atribuir a infertilidade somente à mulher, mas, atualmente, estima-se que 20% dos casais têm dificuldades para engravidar por problemas em ambos os parceiros, enquanto 40% estão no homem e 40% na mulher.
Quando o casal enfrenta dificuldades para engravidar, deve procurar ajuda médica para obter um diagnóstico preciso para tratar a causa de infertilidade e, se for necessário, investir em alguma técnica de reprodução assistida.
As principais causas da infertilidade masculina
As principais causas da infertilidade masculina estão associadas a hábitos de vida nocivos à saúde como um todo. Apesar disso ser uma consequência da nossa cultura, que não incentiva os homens a serem protagonistas da própria saúde, a boa notícia é que, de maneira geral, a infertilidade pode ser prevenida.
Obesidade
Ter um IMC acima de 30 ou excesso de peso pode impactar a qualidade do esperma. Isso ocorre porque os depósitos de gordura podem sobrecarregar e influenciar o metabolismo dos andrógenos (hormônios masculinos responsáveis pela fertilidade), especialmente a testosterona. Não só o DNA do espermatozóide pode sofrer alterações como a própria composição do esperma em si pode se tornar um ambiente pouco propício para os gametas.
Tabagismo
A fumaça do cigarro contém centenas de substâncias tóxicas que afetam a função reprodutiva em diversos níveis. Nos homens, pode prejudicar o desenvolvimento de espermatozóides, fazendo com que os gametas tenham pouca motilidade e até mesmo deixem de ser produzidos.
Alguns estudos demonstraram que a concentração de espermatozóides era 32% menor entre os fumantes.
Uso de anabolizantes
Além de oferecer sérios riscos para a saúde como um todo, injeções de testosterona e outros tipos de anabolizantes podem prejudicar seriamente a fertilidade masculina. Isso ocorre porque essas substâncias podem levar o cérebro a interromper parcial ou totalmente a liberação de hormônios responsáveis por produzir o esperma.
Infecções não tratadas
Doenças sexualmente transmissíveis como a gonorréia e clamídia podem causar infertilidade. A inflamação genital provocada por essas infecções pode alterar a qualidade do esperma e, em casos mais graves e até crônicos, pode haver obstrução do epidídimo e da uretra, impedindo a ejaculação.
Varicocele
Uma das causas mais frequentes de infertilidade masculina, a varicocele consiste na dilatação das veias que drenam o sangue dos testículos. Com o acúmulo sanguíneo, a região aumenta de temperatura, o que pode prejudicar a produção de espermatozóides ao longo do tempo.
Infelizmente, não é possível prevenir a doença e, na maioria dos casos o paciente não sabe que tem varicocele, já que o problema é assintomático. Isso torna o diagnóstico mais difícil e demorado, de maneira que o homem só descubra a enfermidade quando não consegue ter filhos.
Geralmente, a varicocele pode ser tratada com medicamentos e com o uso de suspensório escrotal. Entretanto, pacientes com sintomas mais graves podem necessitar de cirurgia.
Em até 70% dos casos o espermograma demonstra melhora na produção de espermatozóides, o que aumenta significativamente as chances de o homem conseguir ser pai. Muitos aproveitam o tratamento da varicocele para investir na Fertilização in Vitro, inclusive.
Se você gostou desse texto, confira nossos outros artigos a respeito da fertilidade masculina!
Conheça a Criptorquidia, uma condição que pode causar infertilidade masculina
A criptorquidia é uma alteração genital bastante comum, podendo acometer até 4% das crianças nascidas a termo e até 45% dos meninos nascidos prematuramente. Esse problema ocorre quando um ou os dois testículos estão ausentes no saco escrotal, por anomalias no desenvolvimento fetal. Caso o bebê não receba o tratamento adequado, poderá ter problemas de infertilidade na vida adulta e até câncer. .
A criptorquidia é uma alteração genital bastante comum, podendo acometer até 4% das crianças nascidas a termo e até 30% dos meninos nascidos prematuramente. Esse problema ocorre quando um ou os dois testículos estão ausentes no saco escrotal, por anomalias no desenvolvimento fetal. Caso o bebê não receba o tratamento adequado, poderá ter problemas de infertilidade na vida adulta e até câncer. .
Durante o desenvolvimento do bebê, no útero, os testículos crescem e começam o seu trajeto de descida para a bolsa escrotal, chegando na região no fim da gestação.
Ainda não está totalmente claro quais mecanismos podem interromper esse processo, mas algumas possíveis causas da criptorquidia parecem ser prematuridade no nascimento, baixo peso do bebê, tabagismo e consumo de bebida alcoólica pela mãe.
Na maioria das vezes vezes, a migração espontânea ocorre naturalmente após o nascimento, mas é importante que os pais fiquem atentos.
Após alguns meses, caso o testículo não desça até o saco escrotal, uma cirurgia é indicada, devendo ser realizada até o bebê completar dois anos de idade.
Diagnóstico da criptorquidia e teste da bolinha
O diagnóstico da criptorquidia pode ser feito pelo médico logo após o nascimento ou nos primeiros dias de vida, através da palpação do saco escrotal. Caso o profissional note que o bebê tem essa condição, ele irá orientar que os pais façam o “teste da bolinha” periodicamente, durante os próximos meses.
Recomenda-se que a cirurgia de correção dos testículos seja realizada até os 12 meses do bebê, não devendo ultrapassar os dois anos de idade.
Atualmente, o tratamento precoce (ao redor dos seis meses) é mais indicado porque está associado a um melhor desenvolvimento testicular, maior potencial de fertilidade e redução do risco de malignização.
Afinal, na criptorquidia, o testículo fica inoperante, fazendo com que o risco de desenvolver câncer testicular seja até oito vezes maior do que a população em geral. Além disso, os tumores costumam ser mais agressivos.
Infertilidade pode ser uma das complicações da criptorquidia
Um dos motivos pelos quais a criptorquidia pode causar infertilidade é a temperatura aumentada quando o testículo se encontra na região abdominal, o que diminui a produção, concentração e qualidade dos espermatozoides.
Não é incomum que pacientes que trataram essa condição após a puberdade apresentem azoospermia, que é a ausência de espermatozoides no sêmen. Naturalmente, sem os gametas masculinos, não é possível engravidar naturalmente.
Para os homens que já apresentam azoospermia, a reprodução assistida pode ajudar a realizar o sonho da paternidade.
Em alguns casos, uma biópsia testicular pode ajudar a identificar a presença de espermatozóides. Se os gametas forem encontrados, podemos realizar uma punção para extraí-los e realizar uma fertilização in vitro ou ICSI.
Entretanto, se o paciente realmente não possuir espermatozóides, a utilização de bancos de sêmen possibilita a doação anônima de gametas masculinos para inseminação artificial ou FIV.
De qualquer forma, recomendamos a todos os pais que observem as condições dos testículos do bebê para prevenir essas possíveis complicações como a infertilidade e até mesmo o câncer.
A criptorquidia é uma alteração genital bastante comum, podendo acometer até 4% das crianças nascidas a termo e até 45% dos meninos nascidos prematuramente. Esse problema ocorre quando um ou os dois testículos estão ausentes no saco escrotal, por anomalias no desenvolvimento fetal. Caso o bebê não receba o tratamento adequado, poderá ter problemas de infertilidade na vida adulta e até câncer. .
Durante o desenvolvimento do bebê, no útero, os testículos crescem e começam o seu trajeto de descida para a bolsa escrotal, chegando na região no fim da gestação.
Ainda não está totalmente claro quais mecanismos podem interromper esse processo, mas algumas possíveis causas da criptorquidia parecem ser prematuridade no nascimento, baixo peso do bebê, tabagismo e consumo de bebida alcoólica pela mãe.
Na maioria das vezes vezes, a migração espontânea ocorre naturalmente após o nascimento, mas é importante que os pais fiquem atentos.
Após alguns meses, caso o testículo não desça até o saco escrotal, uma cirurgia é indicada, devendo ser realizada até o bebê completar dois anos de idade.
Diagnóstico da criptorquidia e teste da bolinha
O diagnóstico da criptorquidia pode ser feito pelo médico logo após o nascimento ou nos primeiros dias de vida, através da palpação do saco escrotal. Caso o profissional note que o bebê tem essa condição, ele irá orientar que os pais façam o “teste da bolinha” periodicamente, durante os próximos meses.
Recomenda-se que a cirurgia de correção dos testículos seja realizada até o 5º mês do bebê, não devendo ultrapassar os dois anos de idade.
Atualmente, o tratamento precoce (ao redor dos seis meses) é mais indicado porque está associado a um melhor desenvolvimento testicular, maior potencial de fertilidade e redução do risco de malignização.
Afinal, na criptorquidia, o testículo fica inoperante, fazendo com que o risco de desenvolver câncer testicular seja até oito vezes maior do que a população em geral. Além disso, os tumores costumam ser mais agressivos.
Infertilidade pode ser uma das complicações da criptorquidia
Um dos motivos pelos quais a criptorquidia pode causar infertilidade é a temperatura aumentada quando o testículo se encontra na região abdominal, o que diminui a produção, concentração e qualidade dos espermatozoides.
Não é incomum que pacientes que trataram essa condição após a puberdade apresentem azoospermia, que é a ausência de espermatozoides no sêmen. Naturalmente, sem os gametas masculinos, não é possível engravidar naturalmente.
Para os homens que já apresentam azoospermia, a reprodução assistida pode ajudar a realizar o sonho da paternidade.
Em alguns casos, uma biópsia testicular pode ajudar a identificar a presença de espermatozóides. Se os gametas forem encontrados, podemos realizar uma punção para extraí-los e realizar uma fertilização in vitro ou ICSI.
Entretanto, se o paciente realmente não possuir espermatozóides, a utilização de bancos de sêmen possibilita a doação anônima de gametas masculinos para inseminação artificial ou FIV.
De qualquer forma, recomendamos a todos os pais que observem as condições dos testículos do bebê para prevenir essas possíveis complicações como a infertilidade e até mesmo o câncer.
Preservação da fertilidade em mulheres com doenças benignas
Nas últimas semanas, falamos aqui no nosso blog a respeito da oncofertilidade, especialidade da reprodução assistida que busca preservar a fertilidade de pacientes com câncer.
Entretanto, além do câncer, existem doenças benignas que também podem impactar seriamente a fertilidade feminina, seja por mecanismos relacionados à própria enfermidade, ou aos tratamentos realizados.
Endometriose, tumores benignos, torção anexial e algumas síndromes genéticas são doenças que podem comprometer a reserva ovariana. Isso significa que, de alguma forma, essas enfermidades podem limitar a quantidade de óvulos disponíveis para fecundação.
Sem esses gametas, a mulher entraria em falência ovariana prematura, fazendo da preservação da fertilidade a melhor alternativa para possibilitar a gravidez da paciente no futuro.
Preservação da fertilidade em pacientes com endometriose
A endometriose atinge uma em cada dez brasileiras em idade reprodutiva, e se caracteriza pela presença de tecidos semelhantes ao endométrio fora do útero, como nos ovários, trompas, intestino, bexiga, apêndice e vagina.
Esse tecido entra em processos inflamatórios crônicos que, com o tempo, fazem com que os órgãos afetados desenvolvam cicatrizes e aderências capazes de mudar as estruturas anatômicas do local.
Além da reserva ovariana ser seriamente impactada pela inflamação quando o tecido endometrial está nos ovários, o tratamento cirúrgico também tende a causar danos ovarianos. Em casos mais graves, inclusive, pode ser necessário remover os ovários e até mesmo o útero.
Portanto, a preservação da fertilidade precisa ser discutida com pacientes portadoras de endometriose, especialmente nos seguintes casos:
- quando a paciente possui mais riscos de desenvolver lesões nos dois ovários
- quando a paciente tem mais riscos de desenvolver um tipo de cisto chamado endometrioma nos dois ovários
- recorrência de endometrioma depois da cirurgia
De maneira geral, a técnica com maiores taxas de sucesso é a criopreservação de oócitos e embriões, principalmente quando realizadas antes da mulher completar 35 anos.
Preservação da fertilidade em mulheres com cistos ovarianos benignos e torção anexial
Tanto os cistos ovarianos quanto as torções anexiais (torção de ovários saudáveis ou com tumores) são ocorrências comuns, e estão associados à infertilidade feminina devido ao seu tratamento cirúrgico.
Geralmente, a torção ovariana ocorre quando o ovário está com um volume maior, justamente devido ao cisto, causando uma forte dor abdominal na paciente. Nesse caso, o tempo faz toda a diferença, já que, se a paciente demorar a procurar ajuda médica, o ovário tem altas chances de necrosar e precisar ser removido cirurgicamente.
Entretanto, quando detectado precocemente, é possível realizar a detorsão e remoção do cisto, buscando causar o mínimo de dano possível à reserva ovariana. Como nem sempre é possível preservar a fertilidade durante a cirurgia, a criopreservação de gametas ou embriões é indicada nesses casos mais complexos.
Outra opção é a criopreservação de tecido ovariano saudável, removido juntamente do cisto benigno.
Preservação da fertilidade em mulheres com falência ovariana prematura e síndrome de Turner
A insuficiência ovariana prematura atinge cerca de 1% da população feminina antes dos 40 anos, podendo ter causas genéticas ou não ovarianas, como doenças autoimunes, cirurgias, quimio ou radioterapia.
Nesses últimos casos, o objetivo é preservar a fertilidade da paciente antes de iniciar o tratamento, já que depois que a mulher já perdeu toda a sua reserva ovariana, só será possível engravidar recebendo uma doação de óvulo.
Já entre as condições genéticas que podem impactar seriamente a fertilidade feminina, está a síndrome de Turner, causada mutação genética no cromossomo X, que leva à diminuição da reserva ovariana antes mesmo dos 10 anos.
Nessa situação, a criopreservação do tecido ovariano é o único método disponível de preservação da fertilidade, recomendada mesmo quando a paciente é tão jovem. Entretanto, os oócitos precisarão passar por um processo de maturação em solução hormonal, procedimento com menores taxas de sucesso.

Como preservar a fertilidade quando o tratamento do câncer precisa ser imediato?
O câncer de mama é mais comum em mulheres que já passaram pela menopausa, mas muitos estudos têm apontado que cerca de 10 a 15% dos novos casos acomete mulheres que ainda estão em idade reprodutiva. Muitas delas ainda não tiveram filhos, fazendo da preservação da fertilidade uma medida importante antes de iniciar o tratamento.
Tanto a quimioterapia quanto a radioterapia podem afetar significativamente a capacidade reprodutiva de homens e mulheres, seja inutilizando ou dificultando a produção de gametas ou prejudicando a saúde uterina ou ovariana.
Atualmente, existem diversas técnicas para permitir que os pacientes com câncer consigam ter filhos biológicos depois de vencer a doença. Entretanto, eles costumam atrasar o tratamento oncológico em cerca de duas a três semanas, o que pode ser um obstáculo em alguns casos.
Caso o câncer seja agressivo ou tenha sido descoberto num estágio mais avançado, pode não ser recomendado esperar a estimulação ovariana necessária para a criopreservação de óvulos ou Fertilização In Vitro, métodos mais comumente utilizados em oncofertilidade.
Ainda assim, é possível realizar o sonho de engravidar quando o tratamento de câncer precisa ser imediato, mas os métodos são um pouco mais delicados e, em alguns casos, ainda considerados experimentais.
Criopreservação do tecido ovariano
A criopreservação do tecido ovariano busca preservar óvulos dentro dos folículos ovarianos, onde ficam alojados um grande número de gametas. Como não é necessário esperar a maturação dos óvulos ou estimular o ovário hormonalmente para realizar essa técnica, ela é indicada para pacientes oncológicos que precisam iniciar o tratamento de imediato.
O fragmento do tecido é colhido por cirurgia minimamente invasiva antes de serem iniciadas as sessões de quimio ou radioterapia, para então ser criopreservado. Após a conclusão do tratamento, o tecido poderá ser descongelado e transplantado de volta para o corpo da paciente. Se o tecido transplantado for suficientemente vascularizado e os ovários estiverem em bom funcionamento, a gravidez espontânea é possível.
Maturação In Vivo
Considerado, ainda, um método experimental de preservação da fertilidade, a maturação in vivo consiste na coleta de óvulos imaturos, ou seja, antes da ovulação espontânea. No laboratório, eles são maturados por 24h a 48h em um meio de cultura com pequenas quantidades de hormônios. Após esse processo, eles poderão ser criopreservados ou fertilizados in vitro para futura implantação.
As pesquisas a respeito da maturação in vitro ainda são um pouco escassas, mas diversos avanços tecnológicos parecem ter refinado a técnica, oferecendo resultados comparáveis a outros métodos de preservação da fertilidade.
Doação de gametas e Fertilização In Vitro (FIV)
Caso o tratamento de câncer tenha causado falência ovariana precoce na paciente mas seu útero continua viável para gestação, a mulher pode optar por receber uma doação de óvulo de outra paciente e, então, realizar a Fertilização In Vitro a partir do esperma do companheiro ou do banco de doação.
No Brasil, a doação de gametas segue uma série de regras estabelecidas pelo Conselho Federal de Medicina (CFM), de maneira que a doação de óvulos e sêmen seja anônima e segura.
Depois que o óvulo é fecundado, o embrião é cultivado em laboratório para então ser transferido para o útero da paciente, onde precisa se fixar e continuar seu desenvolvimento. Se você quiser entender melhor sobre essa etapa, leia nosso post sobre como se programar para a transferência de embrião.

Oncofertilidade devolve a esperança de ter filhos a pacientes com câncer
O tratamento do câncer de mama, muitas vezes, traz conseqências significativas para a vida da mulher. Principalmente para pacientes jovens, uma das mais impactantes é a perda da fertilidade, que pode ser causada tanto pela quimioterapia.
Para mudar essa expectativa, antes que a paciente passe pelo tratamento oncológico, recorremos à oncofertilidade, uma especialidade da reprodução humana que visa preservar a fertilidade de pacientes oncológicos por meio de diferentes técnicas e levando em conta fatores como idade, estágio do câncer e quantidade de gametas disponíveis.
A importância da oncofertilidade
Uma análise estatística, realizada em 2018 pelo Instituto Nacional do Câncer (INCA), apontou que, apesar da alta incidência de câncer de mama no Brasil, a mortalidade pela doença está relativamente baixa.
Um dos motivos parece ser a descoberta cada vez mais frequente, da doença em estágios iniciais, quando as chances de cura são maiores. Ano a ano, o país vem conseguindo aumentar o percentual de diagnósticos precoces, passando de 17,3%, em 2000, para 27,6%, em 2015. Na prática, isso significa que muitas mulheres diagnosticadas com o câncer sobrevivem à doença e seguem com seus planos, incluindo o de engravidar.
O câncer de mama é mais frequente em mulheres acima de 50 anos que, frequentemente, já tiveram filhos. Entretanto, 5 a 7% das pacientes diagnosticadas com a doença são jovens, fazendo com que a descoberta do câncer também impacte o sonho de ser mãe.
Isso ocorre porque o tratamento com a quimioterapia podem causar infertilidade, principalmente se a reserva ovariana (quantidade de óvulos disponíveis nos ovários) da paciente já for baixa devido à sua idade ou outros fatores.
Quimioterapia
A quimioterapia costuma funcionar matando células de divisão rápida, como a de tumores. Entretanto, outras células saudáveis do corpo humano também têm essa característica, como os óvulos e folículos capilares, por exemplo. Em outras palavras, a quimioterapia causa infertilidade pelos mesmos motivos que causa queda de cabelo.
Quanto maior a dose e variedade de quimioterápicos utilizados no tratamento, maiores as chances de a mulher passar por uma insuficiência ovariana prematura.
Como a oncofertilidade funciona
O objetivo da oncofertilidade é realizar algum tipo de tratamento para preservar a fertilidade feminina antes de iniciar o tratamento do câncer, que deve ser feito o mais rápido possível.
Portanto, é muito importante que o médico explique para a paciente os possíveis impactos do tratamento com a quimioterapia sobre os ovários, para que o tratamento de oncofertilidade não atrase o tratamento de câncer.
O primeiro passo deve ser uma avaliação especializada em um centro de reprodução humana para se definir qual será a melhor estratégia de preservação da fertilidade para a paciente.
As possibilidades de oncofertilidade são as seguintes:
Criopreservação de óvulos
O objetivo dessa técnica é congelar os óvulos da paciente para uma utilização futura. Para isso, é necessário submeter à paciente à estimulação ovariana, para depois coletar os oócitos e congelá-los com segurança..
FIV e Criopreservação de embriões
Outra opção, se a paciente já tiver um parceiro, é a fertilização in vitro com a criopreservação dos embriões e posterior implantação após o fim do tratamento de câncer.
Criopreservação do tecido ovariano
Nessa técnica, um fragmento do tecido do córtex ovariano é removido cirurgicamente antes do início do tratamento para câncer de mama. Como esse tecido é rico em oócitos, ele pode ser criopreservado para um futuro transplante ou para maturação uma maturação desses óvulos em laboratório. A criopreservação do tecido ovariano pode ser útil para mulheres que precisam iniciar o tratamento de câncer imediatamente, e não há tempo de realizar a estimulação ovariana.
Supressão medicamentosa da função ovariana
Por meio de injeções mensais ou trimensais, é possível paralisar o funcionamento dos ovários da paciente enquanto ela se submete à quimioterapia. Esse é um tratamento ainda com baixas taxas de sucesso para a preservação da fertilidade.
As substâncias presentes nas injeções são capazes de suprimir o recrutamento de oócitos para maturação, minimizar o fluxo sanguíneo para os ovários ou proteger os óvulos diretamente dentro do órgão.
A escolha entre esses diferentes métodos deve ser feita de maneira estratégica por uma equipe multidisciplinar, levando em conta tanto o status de fertilidade da paciente antes do diagnóstico quanto seu estado clínico em relação ao câncer.
Aqui no Centro de Reprodução Humana do Mater Dei, estamos prontos para ajudar pacientes oncológicas a preservar sua fertilidade com segurança e humanidade. Ficou alguma dúvida? É só deixar um comentário!
