
Saúde intestinal e fertilidade: entenda essa complexa conexão
A saúde intestinal vem ocupando um lugar de destaque nas pesquisas médicas devido ao impacto significativo que exerce em diversas funções do organismo, incluindo a imunidade, o metabolismo e, surpreendentemente, a fertilidade. Esse é um tema que desperta cada vez mais o interesse de especialistas em saúde reprodutiva e endocrinologistas, pois evidencia como o equilíbrio do microbioma intestinal é essencial para o bom funcionamento do corpo humano.
O papel do microbioma intestinal na regulação hormonal
O microbioma intestinal é composto por trilhões de bactérias e outros microrganismos que habitam nosso trato gastrointestinal. Essa comunidade microscópica tem uma influência direta na regulação hormonal. Uma das suas principais funções é auxiliar no metabolismo de hormônios essenciais, como o estrogênio.
Quando o microbioma está em equilíbrio, as bactérias benéficas ajudam a metabolizar e excretar os hormônios de maneira eficiente. Por outro lado, um desequilíbrio na flora intestinal — condição chamada de disbiose — pode levar ao acúmulo de estrogênio ou à redução de seus níveis, resultando em alterações hormonais que afetam diretamente a saúde reprodutiva.
O eixo intestino-ovário: uma conexão crítica
O conceito de eixo intestino-ovário descreve como o intestino e os ovários estão interligados por meio de interações hormonais e imunológicas. Estudos recentes demonstram que desequilíbrios no microbioma intestinal podem contribuir para condições como a síndrome do ovário policístico (SOP) e a endometriose, que estão entre as principais causas de infertilidade feminina.
Como o intestino metaboliza hormônios
O intestino desempenha um papel vital no metabolismo de hormônios através do que é conhecido como “estroboloma”, o conjunto de bactérias intestinais que metabolizam o estrogênio. Um estroboloma equilibrado garante a eliminação adequada do excesso de estrogênio, prevenindo condições como o hiperestrogenismo, que pode levar à formação de miomas e à irregularidade menstrual.
Síndrome do Ovário Policístico (SOP)
A disbiose está frequentemente associada à inflamação crônica de baixo grau, que é um dos mecanismos subjacentes da SOP. Além disso, a resistência à insulina, também comum na SOP, pode ser agravada por um microbioma desequilibrado, criando um círculo vicioso que prejudica ainda mais a fertilidade.
Inflamação sistêmica e infertilidade
A inflamação é outro elo importante na conexão entre a saúde intestinal e a fertilidade. Um microbioma desregulado pode estimular respostas inflamatórias excessivas no organismo, afetando tecidos reprodutivos e reduzindo as chances de gravidez.
Endometriose e papel do microbioma
Na endometriose, uma condição caracterizada pelo crescimento de tecido endometrial fora do útero, a inflamação desempenha um papel fundamental. Estudos sugerem que a disbiose pode agravar a progressão da doença, aumentando a dor e dificultando a concepção.
Estratégias para melhorar a saúde intestinal e otimizar a fertilidade
A boa notícia é que existem medidas eficazes para restaurar o equilíbrio do microbioma intestinal e, consequentemente, melhorar a fertilidade. Veja algumas estratégias:
- Adote uma dieta rica em fibras: Alimentos como frutas, legumes e cereais integrais alimentam as bactérias benéficas no intestino.
- Inclua alimentos fermentados: Iogurte, kefir e kimchi contêm probióticos que ajudam a equilibrar o microbioma.
- Considere suplementos de probióticos: Consulte um especialista para avaliar a necessidade de suplementação.
- Evite alimentos ultraprocessados: Esses alimentos podem contribuir para a disbiose e aumentar a inflamação.
- Controle o estresse: Altos níveis de estresse podem prejudicar o microbioma e afetar a regulação hormonal.
Ao compreender a conexão entre a saúde intestinal e a fertilidade, fica evidente que cuidar do microbioma é essencial para quem busca otimizar as chances de uma gravidez saudável. A relação entre o intestino e o sistema reprodutivo é um exemplo fascinante de como diferentes sistemas do corpo humano trabalham em conjunto para manter o equilíbrio e a saúde.
Promover o bem-estar intestinal não só melhora a saúde geral, mas também abre caminho para soluções mais eficazes no tratamento da infertilidade. Para isso, é fundamental adotar um estilo de vida saudável, manter uma dieta equilibrada e, sempre que necessário, buscar orientação de profissionais especializados.
Invista na saúde do seu intestino e colha os benefícios em todos os aspectos da sua vida — incluindo a realização do sonho da maternidade.
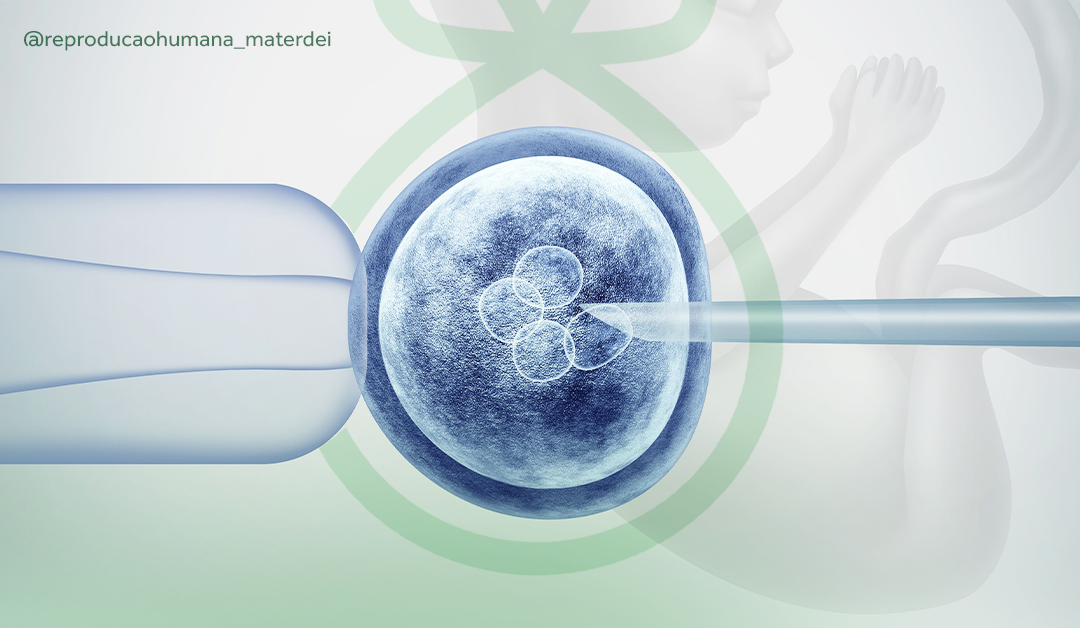
Como a fertilização in vitro pode evitar doenças hereditárias
A fertilização in vitro (FIV) é uma técnica de reprodução assistida amplamente utilizada por casais que enfrentam dificuldades para engravidar. Mas você sabia que a FIV também desempenha um papel crucial na prevenção de doenças hereditárias? Graças aos avanços na análise genética, é possível identificar alterações genéticas nos embriões antes mesmo da transferência para o útero, oferecendo a oportunidade de evitar a transmissão de condições graves para os filhos.
O que é análise genética do embrião?
A análise genética do embrião, também conhecida como diagnóstico genético pré-implantacional (PGD) ou triagem genética pré-implantacional (PGT), é realizada durante o processo de FIV. Essa tecnologia permite examinar o material genético dos embriões criados em laboratório para identificar alterações cromossômicas ou mutações associadas a doenças hereditárias. Com base nesses resultados, os embriões saudáveis podem ser selecionados para a transferência, reduzindo significativamente o risco de transmitir uma condição genética.
Doenças hereditárias que podem ser evitadas com a FIV
A FIV com análise genética tem sido eficaz na prevenção de diversas doenças hereditárias, incluindo:
- Anemia falciforme: Uma doença genética que afeta a forma e a função das hemácias, causando dor crônica e outros problemas graves de saúde.
- Fibrose cística: Uma condição que compromete os pulmões e o sistema digestivo devido ao acúmulo de muco espesso.
- Atrofia muscular espinhal (AME): Uma doença neuromuscular que causa fraqueza e atrofia muscular progressiva.
- Distrofia muscular de Duchenne: Uma doença degenerativa que afeta os músculos, principalmente em meninos.
- Neurofibromatose: Uma condição genética que causa o crescimento de tumores ao longo dos nervos.
Esses são apenas alguns exemplos de doenças que podem ser detectadas e prevenidas com a ajuda da FIV e da análise genética, oferecendo esperança para famílias que carregam históricos dessas condições.
Como funciona o diagnóstico genético pré-implantacional?
O PGD é realizado após a fertilização dos óvulos com os espermatozoides em laboratório. Quando o embrião atinge o estágio de blastocisto (aproximadamente 5 a 6 dias após a fertilização), uma pequena amostra de células é retirada para análise genética.
Os cientistas então examinam os cromossomos e os genes dos embriões para identificar:
- Alterações cromossômicas: Como a síndrome de Down ou outras aneuploidias.
- Mutações genéticas: Associadas a condições hereditárias específicas.
Com base nos resultados, os embriões sem alterações genéticas são selecionados para transferência, garantindo maiores chances de uma gravidez saudável.
Benefícios da FIV com análise genética
- Redução de riscos hereditários: Permite evitar a transmissão de condições graves para os filhos.
- Maior taxa de sucesso na gravidez: Identificar embriões saudáveis aumenta as chances de implantação e reduz o risco de abortos espontâneos.
- Planejamento familiar mais seguro: Oferece uma opção mais controlada para casais com histórico genético preocupante.
- Tranquilidade emocional: Saber que o futuro filho tem menos chances de desenvolver doenças hereditárias traz mais segurança para os pais.
Considerações importantes
Embora a FIV com diagnóstico genético seja uma ferramenta poderosa, é importante considerar:
- Custo: O procedimento pode ser caro e nem sempre está acessível para todas as famílias.
- Limitações: Nem todas as mutações genéticas podem ser detectadas atualmente.
- Aspectos éticos: A seleção de embriões levanta questões éticas que devem ser discutidas com profissionais de saúde e especialistas em bioética.
Em síntese, a fertilização in vitro com análise genética representa um grande avanço na medicina reprodutiva, permitindo que famílias evitem a transmissão de doenças hereditárias e aumentem as chances de ter filhos saudáveis. Para casais com histórico genético preocupante, essa técnica pode ser uma solução transformadora, trazendo esperança e segurança para o planejamento familiar.

Como lidar com a ansiedade e o estresse durante um tratamento de reprodução assistida
O processo de reprodução assistida pode ser uma jornada desafiadora, tanto física quanto emocionalmente. Para muitos casais, as dificuldades para engravidar trazem à tona sentimentos de ansiedade, frustração e estresse. Essa reação é compreensível, mas quando esses sentimentos não são controlados, podem afetar não apenas a saúde mental, mas também o sucesso do tratamento.
Neste artigo, vamos explorar como a ansiedade e o estresse impactam o corpo, a mente e a fertilidade, além de oferecer estratégias práticas para lidar com essas emoções durante o tratamento de reprodução assistida.
Por que a ansiedade e o estresse são comuns nesse contexto?
A infertilidade e os tratamentos de reprodução assistida envolvem incertezas, expectativas e, muitas vezes, um alto investimento emocional, financeiro e físico. Essas condições podem gerar:
- Pressão emocional: A sensação de urgência para engravidar e o medo do insucesso podem aumentar os níveis de ansiedade.
- Alterações hormonais: Medicamentos usados nos tratamentos podem intensificar alterações emocionais e o estado de alerta.
- Estigma social: O tabu em torno da infertilidade pode levar à sensação de isolamento ou cobrança por parte da família e amigos.
- Falta de controle: A imprevisibilidade dos resultados pode causar frustração e impotência.
Como o estresse afeta a fertilidade?
Embora o estresse por si só não seja a principal causa de infertilidade, ele pode influenciar negativamente o ciclo menstrual, a ovulação e até mesmo a qualidade dos espermatozoides. O eixo hipotálamo-hipófise-adrenal, que regula os hormônios do estresse, pode interferir nos hormônios reprodutivos, dificultando o sucesso do tratamento.
Além disso, o estresse pode desencadear comportamentos prejudiciais à saúde, como má alimentação, consumo excessivo de álcool ou tabaco e insônia, que podem agravar os desafios da fertilidade.
Estratégias para lidar com ansiedade e estresse durante o tratamento
Embora o tratamento de reprodução assistida seja, em sua essência, um processo técnico e médico, o bem-estar emocional desempenha um papel fundamental no sucesso e na experiência geral. Aqui estão algumas dicas práticas para gerenciar o estresse e a ansiedade:
1. Reconheça e aceite suas emoções
É normal sentir-se ansioso, frustrado ou até mesmo triste em alguns momentos. Reconhecer esses sentimentos sem julgá-los é o primeiro passo para lidar com eles. Tente não reprimir suas emoções; em vez disso, converse com alguém de confiança ou procure ajuda profissional.
2. Informe-se sobre o tratamento
A incerteza é um dos maiores gatilhos de ansiedade. Busque informações claras e confiáveis sobre o seu tratamento. Pergunte ao seu médico sobre cada etapa do processo, os possíveis resultados e as alternativas disponíveis. Quanto mais conhecimento, maior será sua sensação de controle.
3. Pratique técnicas de relaxamento
Técnicas como meditação, respiração consciente e mindfulness são comprovadamente eficazes para reduzir os níveis de ansiedade. Mesmo 10 minutos diários de prática podem fazer uma diferença significativa no seu bem-estar.
4. Mantenha uma rotina saudável
- Alimente-se bem: Priorize uma dieta equilibrada, rica em frutas, vegetais e proteínas magras.
- Durma o suficiente: O sono é essencial para a regulação emocional e física.
- Pratique exercícios físicos: Atividades como caminhadas, ioga ou pilates ajudam a liberar endorfinas e diminuir o estresse.
5. Estabeleça limites
Evite sobrecarregar-se com responsabilidades e compromissos que podem aumentar o estresse. Aprenda a dizer “não” e priorize seu bem-estar durante essa fase.
6. Participe de grupos de apoio
Conversar com outras pessoas que estão passando por experiências semelhantes pode ser reconfortante. Compartilhar histórias e ouvir outras perspectivas pode ajudar a reduzir o sentimento de isolamento.
7. Conte com apoio psicológico
A terapia, especialmente com psicólogos especializados em reprodução humana, pode ser uma ferramenta valiosa para lidar com o estresse e a ansiedade. Eles podem ajudar você e seu parceiro a construir resiliência emocional e enfrentar os desafios do tratamento juntos.
8. Foque no presente
Evite gastar energia pensando no que pode dar errado ou em questões do futuro. Praticar a gratidão pelo que você tem no presente e focar em pequenas conquistas pode ajudar a aliviar a tensão.
Como o parceiro pode ajudar?
O apoio mútuo entre os parceiros é essencial para atravessar essa jornada juntos. Aqui estão algumas formas de fortalecer a conexão e o suporte mútuo:
- Comunique-se abertamente: Compartilhe seus sentimentos e ouça o que o outro tem a dizer.
- Pratique empatia: Entenda que cada pessoa processa o estresse de forma diferente.
- Reserve momentos de qualidade: Dedique tempo para atividades relaxantes e prazerosas como casal, fora do contexto do tratamento.
A importância de um olhar integral para a saúde
O tratamento de reprodução assistida é um caminho que envolve tanto o corpo quanto a mente. Lidar com a ansiedade e o estresse de forma saudável pode não apenas melhorar a experiência do tratamento, mas também aumentar as chances de sucesso.
Se você está iniciando ou já está em meio a um tratamento, lembre-se: você não está sozinho. A equipe médica está ao seu lado, e buscar apoio emocional é um ato de cuidado consigo mesmo e com seu parceiro.
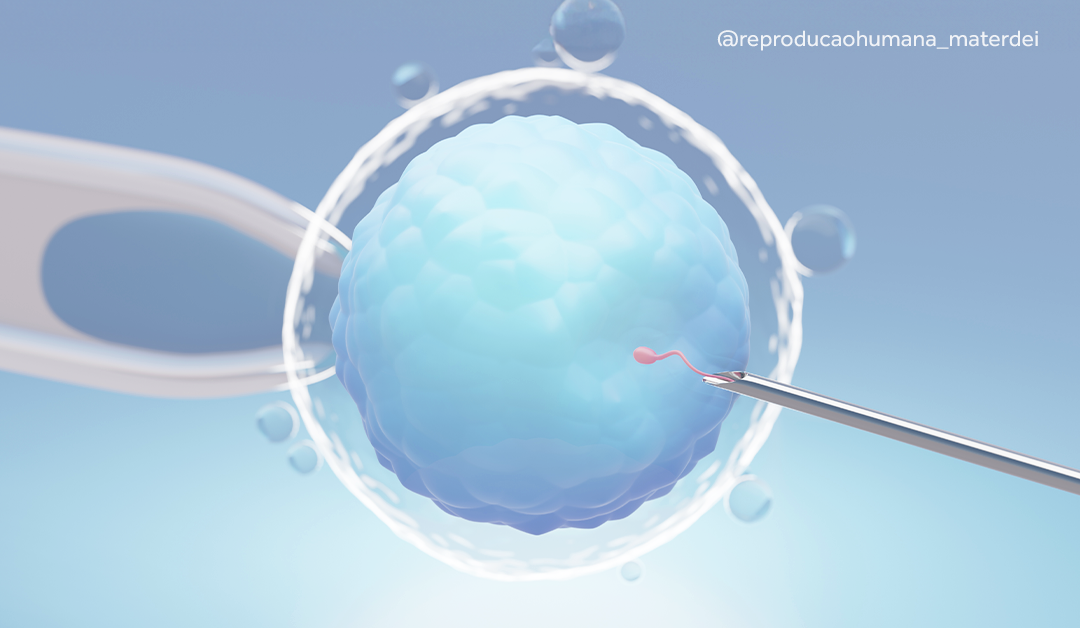
ROPA ou Recepção de Óvulos da Parceira: entenda como funciona essa técnica de fertilização in vitro
A medicina reprodutiva tem se expandido para atender diferentes configurações familiares e desejos parentais. Entre as inovações mais significativas está a técnica ROPA (Recepção de Óvulos da Parceira), que oferece uma opção única para casais homoafetivos femininos realizarem o sonho da maternidade de forma compartilhada.
A ROPA permite que ambas as mulheres participem ativamente do processo de concepção, criando uma conexão emocional ainda mais forte durante a jornada da gravidez. Neste artigo, vamos explorar como essa técnica funciona, para quem é indicada, e os benefícios emocionais e médicos que ela oferece.
O que é a técnica ROPA?
A ROPA é uma forma de fertilização in vitro (FIV) voltada especificamente para casais homoafetivos femininos. A técnica consiste em dividir as etapas do processo reprodutivo entre as duas parceiras:
- Uma das mulheres doa os óvulos:
- Após a estimulação ovariana, os óvulos maduros são coletados.
- Esses óvulos serão fertilizados em laboratório com o sêmen de um doador.
- A outra mulher será a gestante:
- Após a fertilização, o embrião é transferido para o útero da parceira que carregará a gravidez.
Dessa forma, as duas mulheres têm participação direta no processo: uma contribui geneticamente, e a outra vivencia a gestação.
Como funciona o processo passo a passo?
- Consulta inicial:
- O casal passa por uma avaliação médica para determinar a viabilidade do método e esclarecer dúvidas.
- Ambas as mulheres realizam exames para verificar a saúde reprodutiva e geral.
- Estimulação ovariana:
- A mulher que irá fornecer os óvulos recebe medicamentos para estimular o desenvolvimento de múltiplos óvulos nos ovários.
- Durante esse período, ultrassons e exames de sangue são realizados para monitorar a resposta ao tratamento.
- Coleta dos óvulos:
- Quando os óvulos estão maduros, são coletados por meio de um procedimento simples e minimamente invasivo.
- Fertilização em laboratório:
- Os óvulos coletados são fertilizados com o sêmen de um doador em ambiente controlado.
- Os embriões resultantes são cultivados por alguns dias até atingirem o estágio ideal para transferência.
- Preparação do útero:
- Enquanto isso, a mulher que será a gestante recebe medicamentos para preparar o endométrio (revestimento interno do útero) para receber o embrião.
- Transferência do embrião:
- Um ou mais embriões saudáveis são transferidos para o útero da parceira que levará a gravidez adiante.
- Confirmação da gravidez:
- Após aproximadamente 10 a 14 dias, um teste de gravidez confirma se a transferência foi bem-sucedida.
Para quem é indicada a técnica ROPA?
A técnica é voltada para casais homoafetivos femininos que desejam compartilhar a experiência da maternidade de maneira ativa. Algumas situações em que a ROPA pode ser indicada:
- Quando ambas as parceiras têm saúde reprodutiva suficiente para participar do processo.
- Quando há o desejo de que uma mulher forneça os óvulos enquanto a outra vivencie a gestação.
- Em casos onde uma das parceiras tem condições médicas que impedem a gestação, mas pode fornecer óvulos.
Quais são os benefícios da ROPA?
- Participação conjunta:
- A ROPA permite que ambas as parceiras compartilhem um papel significativo no processo de concepção, fortalecendo o vínculo emocional.
- Inclusão genética e gestacional:
- Uma mulher contribui com o material genético e a outra vivencia as transformações e emoções da gravidez.
- Flexibilidade:
- A técnica oferece opções mesmo quando uma das parceiras enfrenta desafios de fertilidade.
- Apoio emocional e psicológico:
- O envolvimento de ambas pode aliviar ansiedades e criar uma experiência mais colaborativa.
Aspectos legais e éticos no Brasil
No Brasil, a ROPA é permitida e regulamentada pelo Conselho Federal de Medicina (CFM). Algumas regras devem ser observadas:
- O casal precisa comprovar união estável ou casamento.
- A escolha do doador de sêmen é anônima e realizada por bancos de sêmen regulamentados.
- Todo o processo deve ser conduzido em clínicas de reprodução assistida autorizadas.
O que considerar antes de optar pela ROPA?
A ROPA, como qualquer procedimento de reprodução assistida, requer planejamento cuidadoso. Algumas considerações incluem:
- Saúde reprodutiva: Ambas as parceiras devem passar por avaliações médicas detalhadas.
- Escolha do doador: A seleção do sêmen do doador é um momento importante, e bancos de sêmen oferecem informações detalhadas sobre as características do doador.
- Aspectos emocionais: A decisão de quem fornecerá os óvulos e quem será a gestante pode ser desafiadora; o acompanhamento psicológico é recomendado.
- Custo: A técnica envolve procedimentos complexos e pode ser financeiramente exigente.
Podemos concluir que a técnica ROPA representa um avanço importante na reprodução assistida, permitindo que casais homoafetivos femininos compartilhem a experiência única da maternidade. Mais do que um método médico, é uma forma de inclusão e fortalecimento do vínculo entre as parceiras.
Se você deseja saber mais sobre a ROPA ou outras opções de fertilização assistida, entre em contato com uma clínica especializada. A jornada para a maternidade pode ser desafiadora, mas é repleta de possibilidades e apoio especializado.

Endometriose pode causar infertilidade? Entenda a relação
A endometriose é uma condição que afeta cerca de 180 milhões de mulheres em todo o mundo e mais de 7 milhões no Brasil, de acordo com a Organização Mundial da Saúde (OMS). Trata-se de uma doença ginecológica crônica e inflamatória, caracterizada pela presença de tecido semelhante ao endométrio – o revestimento interno do útero – em locais fora da cavidade uterina. Esses fragmentos podem crescer em órgãos como tubas uterinas, ovários, bexiga e, em casos mais graves, até no intestino.
Além de causar dor intensa e impacto na qualidade de vida, a endometriose é uma das principais causas de infertilidade feminina, gerando dúvidas e preocupações para muitas mulheres que desejam engravidar. Mas qual é exatamente a relação entre a endometriose e a dificuldade para engravidar? Vamos explorar esse tema com detalhes.
O que é a endometriose e como ela afeta o corpo?
A endometriose ocorre quando o tecido endometrial cresce fora do útero, respondendo aos estímulos hormonais do ciclo menstrual. Esse processo causa inflamação, formação de cicatrizes (aderências) e até cistos nos órgãos afetados.
Os sintomas mais comuns da endometriose incluem:
- Cólica menstrual intensa que não melhora com analgésicos convencionais.
- Dor pélvica crônica, especialmente antes ou durante o período menstrual.
- Menstruação irregular, com sangramento abundante ou fora do período habitual.
- Dor durante a relação sexual.
- Dificuldade para engravidar ou infertilidade.
Endometriose e infertilidade: qual é a ligação?
Estima-se que mais de 30% das mulheres com endometriose enfrentem dificuldades para engravidar. A relação entre a doença e a infertilidade pode ocorrer devido a diversos fatores:
- Danos às tubas uterinas e ovários:
- A endometriose pode causar inflamação e aderências que bloqueiam as tubas uterinas, impedindo que o óvulo e o espermatozoide se encontrem.
- Nos ovários, a formação de cistos (endometriomas) pode comprometer a reserva ovariana e a qualidade dos óvulos.
- Alterações no ambiente uterino:
- A inflamação crônica pode interferir na implantação do embrião no útero.
- O excesso de citocinas e prostaglandinas, substâncias inflamatórias, pode prejudicar o desenvolvimento inicial do embrião.
- Disfunção hormonal:
- Mulheres com endometriose podem apresentar alterações hormonais que dificultam a ovulação e o preparo adequado do endométrio para receber o embrião.
- Impacto imunológico:
- O sistema imunológico pode ser alterado pela doença, resultando em respostas inadequadas contra os espermatozoides, óvulos ou embriões.
É possível engravidar com endometriose?
Embora a endometriose possa dificultar a gravidez, engravidar não é impossível, especialmente com diagnóstico precoce e tratamento adequado. A escolha do tratamento depende de fatores como a gravidade da doença, a idade da mulher e o tempo tentando engravidar.
Opções de tratamento incluem:
- Medicamentos:
- Analgésicos e anti-inflamatórios ajudam a controlar a dor, mas não tratam a infertilidade.
- Terapias hormonais, como anticoncepcionais e análogos de GnRH, podem reduzir a progressão da doença.
- Cirurgia:
- A laparoscopia é indicada para remover aderências, cistos e lesões de endometriose, restaurando a anatomia pélvica.
- Técnicas de reprodução assistida:
- Procedimentos como fertilização in vitro (FIV) são alternativas eficazes para mulheres com endometriose avançada ou que não tiveram sucesso com tratamentos convencionais.
Como prevenir a progressão da endometriose?
Embora a endometriose não tenha cura definitiva, algumas estratégias podem ajudar a controlar a progressão da doença e preservar a fertilidade:
- Diagnóstico precoce: Consultar um ginecologista ao primeiro sinal de dor pélvica ou irregularidades menstruais.
- Estilo de vida saudável: Manter uma alimentação equilibrada e praticar atividades físicas para reduzir a inflamação.
- Acompanhamento médico regular: Realizar exames periódicos, como ultrassonografias e ressonância magnética, para monitorar o avanço da doença.
Podemos concluir que a endometriose é uma condição desafiadora, mas não deve ser encarada como uma sentença definitiva de infertilidade. Com os avanços na medicina, mulheres com endometriose têm acesso a tratamentos que aumentam as chances de realizar o sonho da maternidade.
Se você apresenta sintomas ou tem dificuldades para engravidar, procure um ginecologista especializado. O diagnóstico precoce e o acompanhamento contínuo são essenciais para melhorar a qualidade de vida e preservar as opções reprodutivas. Afinal, o primeiro passo para enfrentar a endometriose é buscar informação e apoio profissional.

Gravidez aos 40: Entenda a idade dos óvulos, exames essenciais e opções de reprodução assistida
Com o avanço das conquistas femininas no campo profissional e pessoal, muitas mulheres têm optado por adiar a maternidade para além dos 40 anos. Essa tendência é refletida nos dados do Instituto Brasileiro de Geografia e Estatística (IBGE), que mostram um aumento de 65,7% no número de gestações em mulheres dessa faixa etária na última década. Graças aos avanços da medicina reprodutiva, realizar o sonho da maternidade após os 40 anos tornou-se mais acessível e seguro.
No entanto, a gravidez em idade avançada apresenta desafios específicos relacionados à qualidade dos óvulos, saúde geral e fertilidade. Este artigo aborda o impacto da idade nos óvulos, os exames essenciais e as opções de reprodução assistida disponíveis.
A idade dos óvulos e sua relação com a fertilidade
A fertilidade feminina está intimamente ligada à idade dos óvulos. Mulheres nascem com um número limitado de óvulos, que diminui progressivamente ao longo dos anos. Além disso, a qualidade dos óvulos também se deteriora com o tempo, o que pode afetar as chances de gravidez e aumentar o risco de alterações genéticas nos embriões.
Após os 35 anos, a queda na reserva ovariana se torna mais acentuada, e aos 40 anos, as chances de concepção natural diminuem significativamente. Apesar disso, é importante lembrar que cada mulher tem um relógio biológico único e que avanços na medicina podem auxiliar em muitos casos.
Exames essenciais para mulheres que desejam engravidar aos 40
Antes de tentar engravidar, é fundamental que mulheres com mais de 40 anos passem por uma avaliação completa da saúde reprodutiva. Alguns exames importantes incluem:
- Avaliação da reserva ovariana:
- Exames de sangue para medir os níveis de hormônios como o FSH, LH e AMH (hormônio antimülleriano).
- Ultrassonografia transvaginal para contar os folículos antrais.
- Ultrassonografia transvaginal:
Avalia a anatomia do útero e dos ovários para identificar possíveis alterações como miomas ou cistos. - Histerossalpingografia:
Um exame de imagem que verifica se as trompas uterinas estão desobstruídas. - Teste de fertilidade masculina:
Em muitos casos, a avaliação do parceiro é fundamental, já que a fertilidade masculina também pode ser afetada pela idade. - Exames gerais de saúde:
- Avaliação cardiovascular, já que a gravidez aos 40 anos pode trazer maior risco de hipertensão e diabetes gestacional.
- Testes genéticos para avaliar possíveis alterações que possam impactar o bebê.
Opções de reprodução assistida para mulheres acima de 40 anos
Quando a gravidez natural não é possível ou apresenta dificuldades, a medicina reprodutiva oferece diversas alternativas:
- Fertilização in vitro (FIV):
A FIV é uma das opções mais utilizadas por mulheres acima de 40 anos. Nesse processo, os óvulos são coletados, fertilizados em laboratório e, posteriormente, os embriões são transferidos para o útero. Para mulheres com baixa reserva ovariana ou óvulos de qualidade reduzida, pode ser indicado o uso de óvulos doados. - Inseminação intrauterina (IIU):
Em casos onde os óvulos ainda possuem boa qualidade e as trompas estão desobstruídas, a IIU pode ser uma alternativa. O sêmen é preparado em laboratório e introduzido diretamente no útero para facilitar a fertilização. - Preservação da fertilidade:
Mulheres que congelaram seus óvulos anteriormente podem utilizá-los, aumentando as chances de sucesso em uma gravidez tardia. - Uso de óvulos ou embriões doados:
Para mulheres com reservas ovarianas extremamente baixas ou com alterações genéticas nos óvulos, o uso de óvulos ou embriões doados é uma alternativa segura e eficaz. - Barriga solidária:
Em casos específicos, como ausência de útero ou condições médicas, a gestação pode ser conduzida por uma barriga solidária.
Riscos e cuidados na gravidez aos 40
Embora possível, a gravidez após os 40 anos requer cuidados extras devido a riscos como:
- Hipertensão arterial e diabetes gestacional.
- Complicações no parto, como prematuridade ou baixo peso ao nascer.
- Maior chance de anomalias genéticas no bebê.
Para minimizar esses riscos, é fundamental realizar o pré-natal com acompanhamento rigoroso e seguir todas as orientações médicas.
Conclusão: a maternidade é possível após os 40
Com o apoio da medicina moderna e o acompanhamento de especialistas, a maternidade aos 40 anos pode ser uma realidade segura e repleta de felicidade. O mais importante é buscar orientação médica, realizar os exames necessários e estar aberta às possibilidades que a reprodução assistida oferece.
Se você sonha em ser mãe e quer saber mais sobre as opções disponíveis, agende uma consulta com nossa equipe. Estamos prontos para ajudá-la em cada passo dessa jornada.

Novo ano, novos hábitos: confira hábitos saudáveis para quem deseja engravidar em 2025
Entrar em um novo ano é sempre uma oportunidade para renovar planos, estabelecer metas e adotar hábitos mais saudáveis. Para quem deseja engravidar em 2025, esse é o momento ideal para começar a preparar o corpo e a mente para a gravidez. O que você faz antes de tentar engravidar pode impactar significativamente não apenas sua fertilidade, mas também a saúde da sua gestação e do seu futuro bebê.
A saúde pré-concepcional, ou seja, o cuidado com o corpo e a mente antes de engravidar, tem um papel fundamental na qualidade da gestação e na saúde do bebê ao longo de toda a vida. Confira algumas orientações para começar o ano adotando hábitos que podem fazer toda a diferença.
1. Realize um check-up médico
Antes de começar a tentar engravidar, é essencial consultar um ginecologista ou especialista em medicina reprodutiva. Esse profissional poderá avaliar sua saúde geral, realizar exames laboratoriais e verificar se há condições que possam interferir na fertilidade ou na gravidez, como:
- Doenças crônicas (diabetes, hipertensão, etc.).
- Deficiências nutricionais (como ferro ou vitamina D).
- Infecções que precisam ser tratadas.
Além disso, o médico pode recomendar suplementação de ácido fólico, essencial para prevenir malformações do tubo neural no bebê.
2. Adote uma alimentação balanceada
Uma dieta equilibrada ajuda a melhorar a fertilidade e prepara o organismo para uma gestação saudável. Para isso:
- Consuma alimentos ricos em vitaminas e minerais, como frutas, legumes, verduras e grãos integrais.
- Evite alimentos ultraprocessados, ricos em gorduras trans, açúcar e sódio, que podem aumentar o risco de inflamações e interferir na ovulação.
- Inclua fontes de ômega-3, como peixes e sementes, que auxiliam no desenvolvimento cerebral do bebê.
- Verifique seus níveis de ferro e vitamina B12, principalmente se você segue uma dieta vegetariana ou vegana.
3. Alcance um peso saudável
O peso corporal tem um impacto direto na fertilidade. Tanto o baixo peso quanto o excesso de peso podem dificultar a ovulação e o equilíbrio hormonal. Estudos mostram que:
- Mulheres com sobrepeso ou obesidade podem ter ciclos menstruais irregulares.
- Mulheres com baixo peso podem apresentar dificuldade em manter uma gestação.
Caso seja necessário, trabalhe com um nutricionista para adotar um plano alimentar saudável e sustentável.
4. Pratique exercícios físicos
A prática regular de atividades físicas melhora a circulação sanguínea, reduz o estresse e regula os níveis hormonais. No entanto, é importante encontrar um equilíbrio:
- Atividades moderadas, como caminhadas, yoga e pilates, são altamente recomendadas.
- Evite exercícios extenuantes que podem prejudicar a ovulação.
5. Evite substâncias nocivas
Certos hábitos podem prejudicar a fertilidade e a saúde do bebê. Entre eles:
- Fumar: O tabagismo reduz a reserva ovariana e pode causar danos ao DNA dos óvulos.
- Consumir álcool em excesso: Bebidas alcoólicas podem interferir na fertilidade feminina e masculina.
- Uso de drogas recreativas: Substâncias químicas podem prejudicar o desenvolvimento do embrião desde os estágios iniciais.
Se você fuma ou consome álcool regularmente, este é o momento de buscar apoio para abandonar esses hábitos.
6. Gerencie o estresse
O estresse pode afetar os hormônios responsáveis pela ovulação e, em alguns casos, dificultar a concepção. Práticas como meditação, mindfulness e terapia podem ajudar a reduzir a ansiedade durante esse período.
Além disso, a saúde mental tem um impacto significativo na gestação e no vínculo com o bebê. Aproveite o início do ano para investir em autocuidado emocional.
7. Conheça seu ciclo menstrual
Entender o funcionamento do seu ciclo menstrual é essencial para identificar os dias férteis e aumentar as chances de engravidar. Utilize aplicativos de controle menstrual ou um método como a medição da temperatura basal para rastrear o período de ovulação.
Se você tem ciclos irregulares, isso pode ser um sinal de condições como síndrome dos ovários policísticos (SOP) ou problemas hormonais. Nesses casos, procure um especialista.
8. Atualize suas vacinas
Estar com as vacinas em dia é fundamental para proteger você e seu bebê contra doenças que podem ter impacto significativo na gestação, como:
- Rubéola.
- Hepatite B.
- Tétano.
Certifique-se de receber orientações específicas do seu médico sobre vacinas que devem ser aplicadas antes de engravidar.
9. Considere um exame de fertilidade
Caso você tenha mais de 35 anos ou tenha enfrentado dificuldades para engravidar anteriormente, pode ser interessante realizar uma avaliação de fertilidade. Isso inclui exames de ultrassom, dosagens hormonais e, em alguns casos, testes genéticos.
10. Envolva o parceiro nos cuidados
A fertilidade é um esforço conjunto. É importante que o parceiro também adote hábitos saudáveis, como:
- Manter uma dieta equilibrada.
- Reduzir o consumo de álcool e tabaco.
- Realizar exames de saúde para identificar possíveis problemas que afetem a qualidade do esperma.
Podemos concluir que o início de um novo ano é um momento perfeito para adotar hábitos que beneficiarão não apenas sua fertilidade, mas também sua saúde geral. Preparar-se para engravidar envolve um compromisso com mudanças no estilo de vida, visitas regulares ao médico e cuidado com a saúde mental. Lembre-se de que essas medidas não apenas aumentam suas chances de concepção, mas também garantem uma gravidez mais tranquila e a saúde do bebê.
Se você está planejando engravidar em 2025, comece agora a cuidar do seu corpo e da sua mente. Cada passo dado hoje é um investimento para o futuro.
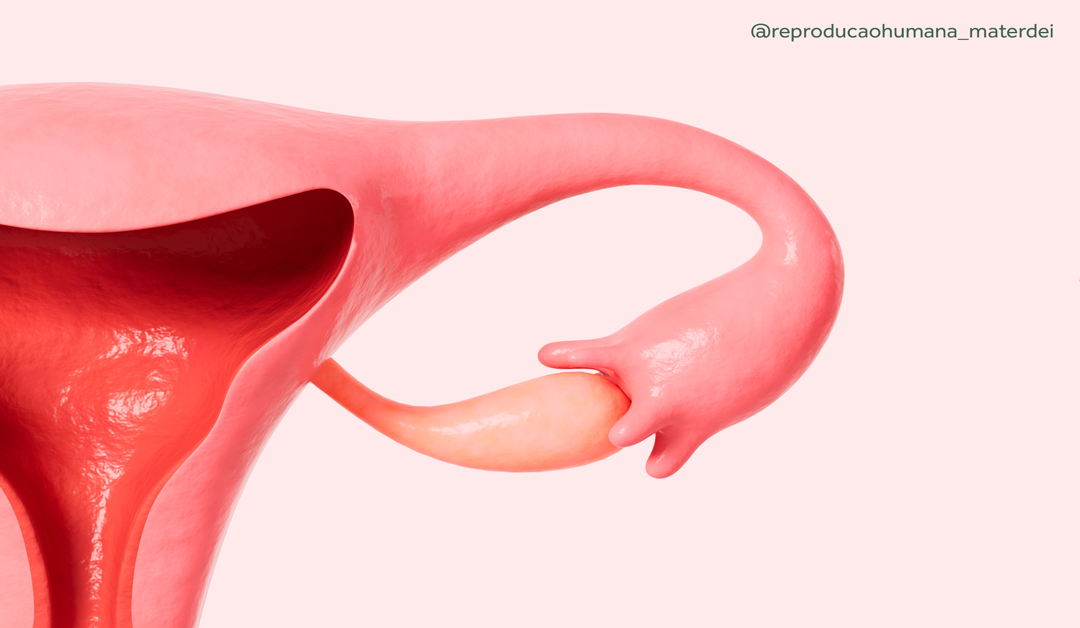
Hidrossalpinge: conheça a condição que afeta a saúde das trompas uterinas
Quando falamos sobre saúde reprodutiva feminina, órgãos como o útero e os ovários geralmente recebem maior atenção. No entanto, as trompas de falópio – ou tubas uterinas – desempenham um papel crucial no processo de concepção. Elas são responsáveis por transportar o óvulo do ovário até o útero e por criar um ambiente favorável para a fertilização. Apesar dessa importância, muitas mulheres não têm consciência dos problemas que podem afetar as trompas, como a hidrossalpinge.
Pouco mencionada nas conversas sobre saúde feminina, a hidrossalpinge é uma condição silenciosa que pode prejudicar a fertilidade e a saúde das trompas uterinas. Entenda o que é, suas causas, sintomas e tratamentos.
O que é hidrossalpinge?
A hidrossalpinge ocorre quando uma ou ambas as trompas de falópio ficam obstruídas e se enchem de líquido. Essa obstrução impede o transporte adequado do óvulo e pode comprometer a fertilização e a implantação do embrião. O líquido acumulado nas trompas também pode ser tóxico para os espermatozoides e embriões, reduzindo ainda mais as chances de gravidez.
A condição geralmente não apresenta sintomas, o que faz com que muitas mulheres só descubram sua existência ao realizar exames de rotina ou em investigações sobre infertilidade.
Causas da hidrossalpinge
A hidrossalpinge é frequentemente associada a condições inflamatórias e infecciosas que afetam a região pélvica. Entre as principais causas estão:
- Doença inflamatória pélvica (DIP): Infecções bacterianas que afetam o útero, trompas e ovários, geralmente causadas por infecções sexualmente transmissíveis, como clamídia e gonorreia.
- Endometriose: Crescimento anormal do tecido endometrial fora do útero, que pode causar inflamação e obstrução das trompas.
- Cirurgias pélvicas ou abdominais: Procedimentos anteriores podem causar aderências ou cicatrizes que obstruem as trompas.
- Tuberculose genital: Em algumas regiões, a tuberculose também pode afetar as trompas uterinas.
- Gravidez ectópica: Uma gravidez que ocorre dentro da trompa pode levar a danos estruturais e obstruções.
Sintomas da hidrossalpinge
Na maioria dos casos, a hidrossalpinge é assintomática, o que dificulta o diagnóstico precoce. Algumas mulheres, no entanto, podem apresentar sintomas como:
- Dor pélvica ou abdominal crônica.
- Secreções vaginais anormais, em casos de infecção associada.
- Dificuldade para engravidar, que é a manifestação mais comum.
Como os sintomas não são específicos, exames de imagem são fundamentais para confirmar o diagnóstico.
Como a hidrossalpinge é diagnosticada?
O diagnóstico geralmente é feito por meio de exames de imagem e procedimentos específicos, como:
- Ultrassonografia transvaginal: Pode revelar a presença de líquido nas trompas.
- Histerossalpingografia (HSG): Um exame de raio-X que avalia a permeabilidade das trompas uterinas.
- Laparoscopia: Um procedimento minimamente invasivo que permite a visualização direta das trompas e outras estruturas pélvicas.
Impacto na fertilidade
A hidrossalpinge é uma das principais causas de infertilidade tubária, já que a obstrução impede a passagem do óvulo e pode afetar negativamente o ambiente reprodutivo. Mesmo quando apenas uma trompa está afetada, o líquido a cumulado pode escorrer para o útero e interferir na implantação do embrião, reduzindo as chances de uma gravidez bem-sucedida.
Para mulheres que desejam engravidar, o tratamento da hidrossalpinge é essencial, especialmente antes de procedimentos como a fertilização in vitro (FIV).
Tratamentos para hidrossalpinge
O tratamento depende da gravidade da condição e do desejo reprodutivo da paciente. As opções incluem:
- Cirurgia laparoscópica: É possível remover a trompa afetada (salpingectomia) ou tentar repará-la, dependendo do grau de dano.
- Fertilização in vitro (FIV): Mulheres com hidrossalpinge frequentemente recorrem à FIV, especialmente se a condição afetar ambas as trompas. Nesse caso, a remoção da trompa antes da FIV pode aumentar as chances de sucesso.
- Antibióticos: Quando a hidrossalpinge está associada a infecções, o uso de medicamentos pode ser necessário.
Prevenção da hidrossalpinge
Embora nem todos os casos possam ser evitados, algumas medidas ajudam a reduzir o risco de desenvolver a hidrossalpinge:
- Prevenção de infecções sexualmente transmissíveis (ISTs): O uso de preservativos é fundamental para evitar doenças como clamídia e gonorreia.
- Tratamento precoce de infecções: Procurar atendimento médico assim que surgirem sintomas de infecção pélvica pode prevenir complicações.
- Cuidados pós-cirúrgicos: Após cirurgias abdominais ou pélvicas, seguir as orientações médicas reduz o risco de aderências.
Podemos concluir que a hidrossalpinge é uma condição que, apesar de silenciosa, pode ter impactos significativos na fertilidade e na saúde reprodutiva das mulheres. O diagnóstico precoce e o tratamento adequado são essenciais para minimizar as complicações e possibilitar a realização do sonho da maternidade.
Se você está enfrentando dificuldades para engravidar ou deseja saber mais sobre sua saúde reprodutiva, a Clínica de Reprodução Humana do Mater Dei está aqui para oferecer suporte completo e especializado.
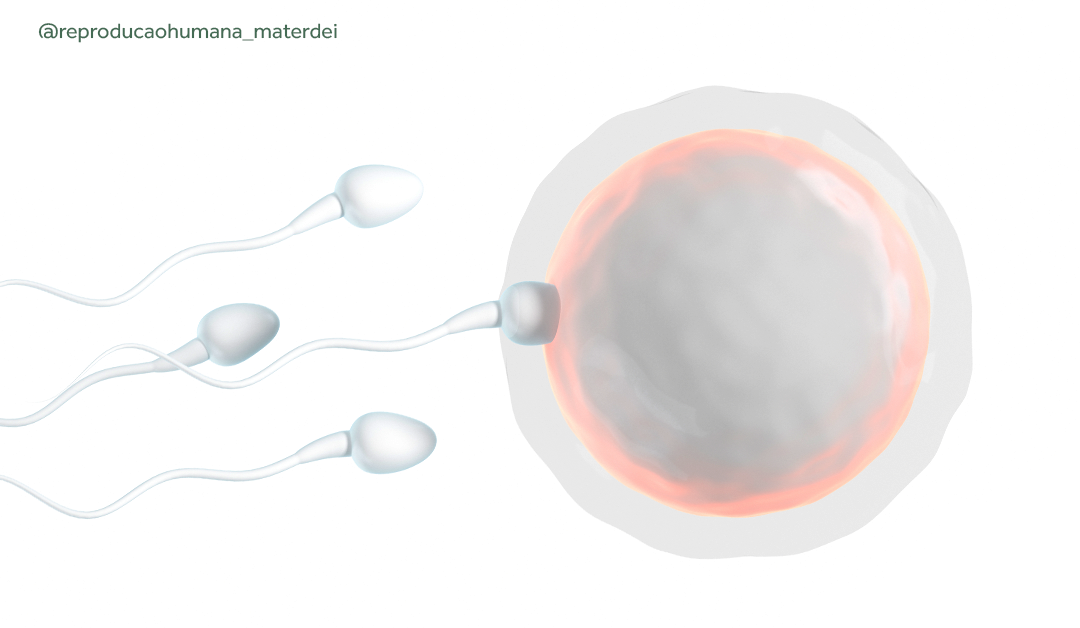
Conheça as novas técnicas capazes de aumentar a chance de gravidez na fertilização in vitro
A fertilização in vitro (FIV) é uma das maiores conquistas da medicina reprodutiva, permitindo que milhares de casais realizem o sonho da maternidade e paternidade. No entanto, como em qualquer tratamento médico, existem desafios a serem superados, e nem todas as tentativas resultam em sucesso imediato. Felizmente, os avanços na ciência e tecnologia têm trazido novas soluções que aumentam significativamente as chances de uma gravidez bem-sucedida.
Pesquisas recentes e inovações tecnológicas estão transformando o campo da reprodução assistida, com abordagens que incluem o uso de células-tronco, transplante de útero e medicamentos experimentais que fortalecem o endométrio. Essas técnicas não apenas ampliam as possibilidades para mulheres que enfrentam dificuldades para engravidar, mas também oferecem alternativas menos invasivas e mais eficazes.
1. Medicamentos que fortalecem o endométrio
Uma das razões pelas quais algumas mulheres enfrentam dificuldades na FIV é a incapacidade do embrião de se implantar adequadamente no útero. Essa falha está frequentemente associada a um endométrio pouco receptivo, que pode ocorrer devido a problemas hormonais ou condições médicas subjacentes.
Cientistas estão desenvolvendo um medicamento experimental que promete fortalecer o endométrio, aumentando sua espessura e melhorando sua receptividade. Estudos preliminares mostram resultados promissores, com taxas de implantação significativamente mais altas entre as mulheres que utilizaram a medicação durante os ciclos de FIV.
Essa inovação é especialmente importante para mulheres com histórico de múltiplas falhas de implantação, oferecendo uma nova esperança de sucesso.
2. O impacto do transplante de útero
O transplante de útero é outra técnica revolucionária que vem ganhando destaque. Este procedimento é direcionado para mulheres com infertilidade por fator uterino, ou seja, aquelas que nasceram sem útero ou que tiveram o órgão removido devido a condições médicas, como câncer ou endometriose severa.
Em 2024, um estudo revelou que 70% das pacientes que realizaram transplante de útero conseguiram conceber e dar à luz um bebê saudável. Este avanço não apenas devolve a possibilidade de maternidade biológica para mulheres que antes consideravam impossível, mas também estabelece um novo marco na medicina reprodutiva.
Embora o procedimento ainda envolva desafios técnicos e seja reservado para casos específicos, ele representa uma das maiores conquistas no campo da reprodução assistida.
3. Células-tronco na restauração da fertilidade
O uso de células-tronco para restaurar a fertilidade está entre os avanços mais emocionantes da ciência reprodutiva. Pesquisadores têm explorado maneiras de regenerar tecidos reprodutivos danificados ou mesmo criar óvulos viáveis a partir de células-tronco.
Em casos onde a reserva ovariana é baixa ou inexistente, essa tecnologia pode oferecer uma alternativa revolucionária. Estudos iniciais sugerem que células-tronco podem ser usadas para reativar os ovários, permitindo que mulheres produzem óvulos novamente.
Embora ainda em fase experimental, o potencial dessas pesquisas é imenso e pode, em breve, beneficiar mulheres que enfrentam desafios severos de fertilidade.
4. Técnicas menos invasivas e mais eficazes
A busca por métodos menos invasivos também tem impulsionado o desenvolvimento de novas tecnologias. Entre as inovações, destaca-se o uso de inteligência artificial (IA) para análise de embriões. A IA é capaz de identificar com precisão quais embriões têm maior probabilidade de resultar em uma gravidez bem-sucedida, reduzindo a necessidade de transferências múltiplas e aumentando as taxas de sucesso.
Outra abordagem inovadora é o cultivo embrionário em ambientes otimizados, que simulam condições naturais mais próximas do útero. Essas técnicas têm mostrado melhorar a qualidade embrionária e, consequentemente, as chances de uma gestação saudável.
5. Personalização dos tratamentos de fertilidade
Com a ajuda de avanços na genômica e na análise de dados, os tratamentos de fertilidade estão se tornando cada vez mais personalizados. Testes genéticos podem identificar alterações cromossômicas em embriões e avaliar a compatibilidade genética entre o casal, permitindo a escolha de estratégias específicas para cada paciente.
Além disso, os médicos agora têm acesso a ferramentas mais sofisticadas para monitorar os níveis hormonais e ajustar protocolos de estimulação ovariana em tempo real. Esse nível de personalização não apenas aumenta as taxas de sucesso, mas também reduz os efeitos colaterais e o tempo necessário para alcançar o resultado desejado.
O que essas inovações significam para quem busca a maternidade?
Os avanços em técnicas de reprodução assistida não apenas aumentam as chances de sucesso na FIV, mas também oferecem novas possibilidades para mulheres que antes tinham poucas ou nenhuma opção. Desde medicamentos que fortalecem o endométrio até o uso de células-tronco e transplantes de útero, essas descobertas representam um salto significativo na medicina reprodutiva.
Embora algumas dessas técnicas ainda estejam em estágio experimental, muitas já estão sendo aplicadas com sucesso, trazendo esperança e alegria para famílias ao redor do mundo.
Podemos concluir que a reprodução assistida continua a evoluir rapidamente, impulsionada por inovações tecnológicas e avanços científicos. Cada nova descoberta aproxima ainda mais as mulheres que enfrentam desafios de fertilidade do sonho de serem mães.
Se você está considerando tratamentos de fertilidade ou deseja saber mais sobre as opções disponíveis, a Clínica de Reprodução Humana do Mater Dei está preparada para oferecer suporte especializado, combinando ciência de ponta com um atendimento humanizado.

Congelamento de óvulos: importância da idade feminina no planejamento reprodutivo
A vida moderna trouxe inúmeras possibilidades e conquistas para as mulheres, que cada vez mais se dedicam ao desenvolvimento pessoal, profissional e à realização de sonhos diversos. No entanto, um fator biológico permanece imutável: o impacto da idade na fertilidade feminina.
Quando se trata de planejamento familiar, muitas vezes o foco recai sobre métodos anticoncepcionais, mas essa é apenas uma parte da equação. Planejar a maternidade vai além disso e envolve a capacidade de decidir o momento ideal para engravidar, considerando tanto as ambições individuais quanto as limitações impostas pelo tempo.
Neste contexto, o congelamento de óvulos surge como uma alternativa poderosa, permitindo que as mulheres tenham maior controle sobre seu planejamento reprodutivo. Mas por que a idade desempenha um papel tão crucial nesse processo?
A relação entre idade e fertilidade feminina
Desde o nascimento, uma mulher já possui todos os óvulos que terá ao longo da vida – cerca de 1 a 2 milhões. Com o passar do tempo, essa reserva diminui tanto em quantidade quanto em qualidade. Aos 35 anos, estima-se que restem apenas cerca de 10% dos óvulos originais, e a partir dos 40 anos, as chances de concepção natural caem drasticamente. Além disso, os óvulos que permanecem podem apresentar maior risco de anomalias genéticas, impactando as chances de uma gravidez saudável.
Esses números reforçam a importância de considerar a idade no planejamento reprodutivo, especialmente para quem deseja postergar a maternidade. É aqui que o congelamento de óvulos se apresenta como uma solução preventiva.
O que é o congelamento de óvulos e como funciona?
O congelamento de óvulos, ou criopreservação, é um procedimento que permite armazenar óvulos em temperaturas extremamente baixas para uso futuro. O processo envolve:
- Estimulação ovariana: uso de medicamentos hormonais para estimular os ovários a produzirem múltiplos óvulos.
- Coleta dos óvulos: feita por meio de uma punção ovariana, geralmente realizada sob sedação.
- Congelamento: os óvulos são submetidos a um processo chamado vitrificação, que minimiza danos durante o armazenamento.
Esses óvulos podem ser descongelados e utilizados em tratamentos de fertilização in vitro (FIV) quando a mulher decidir que é o momento certo para engravidar.
Por que considerar o congelamento de óvulos?
O congelamento de óvulos oferece mais flexibilidade e autonomia para as mulheres que desejam adiar a maternidade sem comprometer suas chances de ter filhos no futuro. Entre as principais razões para optar pelo procedimento estão:
- Carreira e desenvolvimento pessoal: muitas mulheres optam por priorizar estudos ou objetivos profissionais antes de formar uma família.
- Condições médicas: para mulheres que enfrentarão tratamentos como quimioterapia, que podem comprometer a fertilidade, o congelamento é uma medida preventiva essencial.
- Ausência de um parceiro ideal: para aquelas que desejam esperar por circunstâncias pessoais mais favoráveis.
- Planejamento familiar consciente: permite que a gravidez aconteça em um momento emocional, financeiro e físico mais adequado.
Quando é o melhor momento para congelar óvulos?
O ideal é que o congelamento de óvulos seja realizado antes dos 35 anos, quando a quantidade e a qualidade dos óvulos ainda são favoráveis. Embora o procedimento seja possível em idades mais avançadas, as taxas de sucesso diminuem à medida que os óvulos envelhecem.
A decisão de congelar óvulos é altamente pessoal e deve ser tomada com base em informações claras e orientação médica especializada. Para muitas mulheres, o procedimento representa uma forma de aliviar a pressão do “relógio biológico” e de planejar a maternidade de forma mais tranquila.
Congelamento de óvulos: planejamento com propósito
O congelamento de óvulos não é apenas uma solução técnica, mas também uma ferramenta de empoderamento. Ele permite que as mulheres façam escolhas alinhadas com seus desejos e possibilidades, oferecendo maior controle sobre suas jornadas reprodutivas.
Se você está considerando essa opção, a Clínica de Reprodução Humana do Mater Dei está preparada para oferecer suporte completo, com especialistas prontos para esclarecer dúvidas e guiar você em todas as etapas do processo.
