Vamos falar de preservação da fertilidade? | O passo a passo do congelamento dos espermatozoides
O congelamento de espermatozoides (criopreservação) é uma opção para manter a fertilidade masculina e a qualidade do sêmen. A técnica é indicada para homens que vão passar por procedimentos que podem prejudicar a capacidade reprodutiva, ou que planejam fazer uma vasectomia.
As amostras congeladas de esperma podem ficar armazenadas por tempo indeterminado. O processo mantém as qualidades genéticas e o potencial para gerar um bebê saudável, por meio de um tratamento de reprodução assistida.
Continue a leitura e saiba como funciona cada etapa da criopreservação de sêmen.
Estapa 1: Consulta médica, tira-dúvidas e pedido de exames
O primeiro passo é a consulta com a equipe médica para avaliar a razão pela qual o paciente quer congelar seus espermatozoides; retirar todas as dúvidas sobre o procedimento.
Depois de uma conversa franca e esclarecedora, é pedido o exame de espermograma para avaliar a qualidade seminal do esperma.
Etapa 2: Coleta
Após a análise do espermograma, se não houver anormalidades, segue-se para a coleta do gametas masculinos.
Para o preparo, recomenda-se abstinência sexual e de masturbação de 3 a 7 dias, antes de cada coleta.
A ação é realizada pelo próprio paciente, por meio de masturbação, em sala isolada. Caso, o homem não tenha espermatozoides no sêmen ejaculado, pode-se fazer um processo de punção testicular.
Sempre que possível, sugerimos que o paciente realize três coletas. Cada procedimento é dividido em várias palhetas, permitindo, na maioria dos casos, utilização em vários procedimentos de fertilização assistida.
Etapa 3: Análise do sêmen
O terceiro passo é a avaliação do sêmen antes do congelamento para verificar: volume, concentração de espermatozóides, motilidade e morfologia espermática.
Etapa 4: Preparação dos espermatozoides
Com o esperma qualificado, inicia-se a preparação para o congelamento: neste momento são adicionadas substâncias crioprotetoras que garantem o sucesso do congelamento.
Em seguida, o sêmen é colocado em tubos pré-identificados que passam por um congelamento gradual.
Etapa 5: Congelamento gradual do sêmen
Cada amostra é cuidadosamente identificada, com o objetivo de assegurar a precisão e a confiabilidade da amostra.
Os tubos são armazenados em tanques de nitrogênio líquido específico. O citoplasma da célula é resfriado pelo vapor de nitrogênio líquido por um processo de contínuo de diminuição da temperatura até acontecer a cristalização do sêmen.
Para manter as propriedades genéticas as amostras são congeladas a baixíssimas temperaturas que chegam a -196ºC.
Para uso do sêmen, as amostras são retiradas do nitrogênio líquido, descongeladas em temperatura ambiente, processadas para separação dos espermatozoides e seguem para o tratamento de fertilização assistida.
As taxas de gravidez com o sêmen criopreservado variam de acordo com a técnica utilizada e a qualidade da amostra após o descongelamento.
Se você tem interesse no processo de congelamento de espermatozoides, agende uma consulta com a equipe do Centro de Reprodução Humana Mater Dei para mais informações.

Saiba como é o passo a passo de um tratamento de FIV: da consulta à gravidez | Etapa Coleta de Óvulos
A melhor amiga da boa decisão é a informação. Por isso, se você pretende seguir em frente com o sonho de ter filhos por meio de um tratamento de fertilidade, deve tirar todas as dúvidas para sentir segurança e conduzir o sonho adiante.
No post anterior, a gente falou de cada passo do tratamento pelo qual você passará, se for indicado uma Fertilização In Vitro (FIV).
Hoje, vamos detalhar um pouco mais do Passo 7: punção folicular que trata sobre a etapa coleta de óvulos.
A coleta de óvulos é um procedimento relativamente simples e rápido, fundamental na FIV.
1 – Preparação
Os ovários são estimulados previamente para que os folículos sejam amadurecidos de forma igual e garantam um número maior de óvulos maduros e de boa qualidade. Os especialistas acompanham a estimulação ovariana pela ultrassonografia e verificam o melhor momento para a coleta dos folículos.
2 – Procedimento
A aspiração dos óvulos é feita por meio de uma agulha guiada por ultrassom transvaginal e dura cerca de 20 a 30 minutos, a depender da quantidade de folículos.
O procedimento é realizado sob leve sedação venosa, evitando que a paciente sinta qualquer dor ou incômodo na picada da agulha ou na punção do ovário. Depois, com auxílio de um espéculo, é feita a lavagem da vagina e do colo uterino com soro fisiológico. A aspiração ou punção é feita por uma agulha fina acoplada ao aparelho de ultrassom introduzida na vagina até os ovários onde penetra os folículos.
3 – Avaliação
O material coletado é entregue ao laboratório de fertilização in vitro, imediatamente após a coleta, onde será analisado por microscópio. Em seguida, os óvulos coletados são colocados em meio de cultura e incubados à espera dos espermatozoides para a fertilização.
4 – Pós-procedimento
Algumas mulheres podem ter sonolência em decorrência da sedação e sentir um leve incômodo na região abdominal. Por isso, recomenda-se repouso no dia da coleta. O retorno às atividades diárias dependerá da disposição de cada paciente.
Nos próximos textos, vamos abordar outras etapas da FIV, como o cultivo embrionário e a transferência de embriões.
Continue nos acompanhando pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.
Saiba como é o passo a passo de um tratamento de FIV: da consulta à gravidez
A melhor amiga da boa decisão é a informação. Por isso, se você pretende seguir em frente com o sonho de ter filhos por meio de um tratamento de fertilidade, deve tirar todas as dúvidas para sentir segurança e seguir adiante.
Tirar todas as dúvidas significa, inclusive, saber passo a passo como funciona o tratamento pelo qual você passará. Se no seu caso for indicado uma Fertilização In Vitro (FIV), continue a leitura e saiba como funciona cada estágio, da consulta inicial à gravidez.
PASSO 1: Consulta Inicial, aconselhamento e solicitação de exames

Primeiramente, é preciso investigar por que a gravidez ainda não ocorreu de forma natural. Isto será possível por meio da avaliação médica e da realização de exames específicos para o diagnóstico da causa da infertilidade.
Você deve ter atenção pois a razão para a dificuldade de engravidar pode estar em uma disfunção leve e que, ao ser solucionada, permite uma gravidez espontânea sem a necessidade de um tratamento como a FIV.
Nesta fase, a consulta inicial é para te conhecer melhor (ou o casal), conhecer seu histórico, entender as suas angústias e expectativas, além de solicitar exames. Se constatada a necessidade de FIV, damos prosseguimento.
PASSO 2: análise do resultado dos exames e planejamento do tratamento

Quando os exames ficarem prontos, você precisa voltar ao consultório para saber o que eles dizem sobre sua saúde reprodutiva e se já é possível traçar um plano de tratamento.
Definindo que o melhor tratamento para você(s) é a fertilização in vitro, seguimos para o passo 3.
PASSO 3: início do ciclo da FIV – estimulação ovariana

Em torno do 2º ao 4º dia da menstruação, você deverá retornar à clínica para realizar um exame de ultrassom. Nesse ultrassom verificaremos, se os ovários estão “prontos” para o início da estimulação. Se estiver tudo ok, iniciaremos então o uso das medicações para a estimular os ovários.
Esses medicamentos permitirão que seu organismo produza mais óvulos para obter, consequentemente, mais embriões. Essa fase de estimulação dos ovários com o uso da medicação dura, em média, 10 a 12 dias.
O crescimento dos folículos é acompanhado por ultrassonografias para que eles sejam medidos e contados, acompanhando assim o seu desenvolvimento.
Ao longo desse processo, exames de sangue podem ou não ser solicitados. Esses exames vão verificar os níveis de estradiol e , às vezes, progesterona no sangue para comprovar que o crescimento e a evolução dos folículos estão dentro dos parâmetros normais.
PASSO 4: ultrassom de rastreamento da ovulação
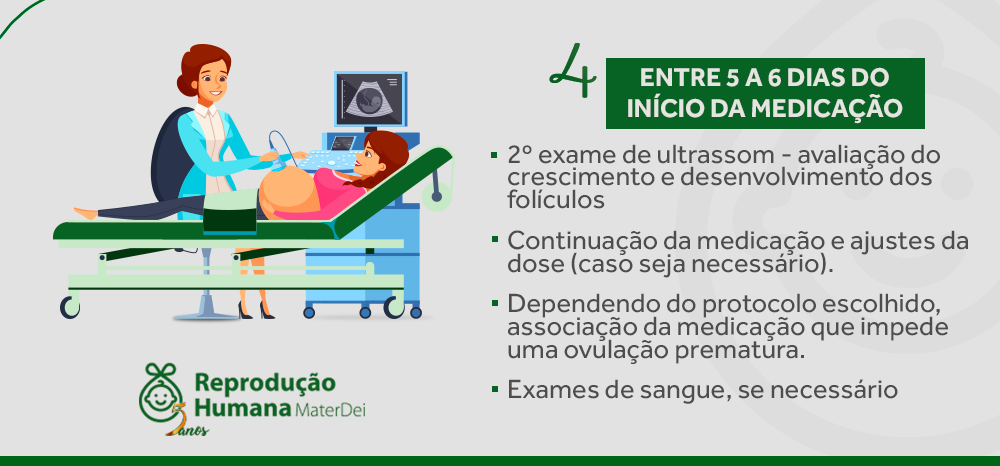
Após o início da medicação, mais ou menos em 5 dias, você retornará à clínica para novo ultrassom. Nesse ultrassom, verificaremos o crescimento e o desenvolvimento dos seus folículos, e se necessário ajustaremos a dose ou introduziremos nova medicação.
A partir desse ultrassom, seguiremos vendo você a cada 2 a 3 dias para monitorização do crescimento dos folículos.
PASSO 5: ultrassom para rastreamento da ovulação

Este é o 3º exame de ultrassom da trajetória da FIV e é importante para monitorar o crescimento dos folículos no ovário, a aparência do endométrio e a presença de muco cervical. Também é observada a necessidade de ajustar a dose da sua mediação, introduzir uma nova ou novos exames.
PASSO 6: confirmação de folículos com tamanho e desenvolvimento adequados

Neste passo, vamos confirmar, por meio de ultrassonografia se os folículos estão com o tamanho e o desenvolvimento que esperamos. Também avaliamos a administração de uma nova medicação, desta vez para promover a maturação dos óvulos e programar a coleta dos mesmos (punção folicular) É muito importante que esta medicação seja administrada no horário exato estipulado pelo médico.
PASSO 7: 34 a 36 horas após a medicação – punção folicular

Pouco mais de uma dia após a nova medicação (cerca de 34 a 36 horas), já é hora de fazermos a coleta dos óvulos. Nesse dia, há também a coleta dos espermatozoides, para o procedimento da fertilização in vitro (FIV ou ICSI), que também ocorre neste mesmo dia.
Normalmente, o procedimento da coleta dos óvulos é realizado pela manhã, sob anestesia. Detalharemos essa etapa da coleta dos óvulos em um post futuro.
No dia da punção, identificamos quantos óvulos maduros (óvulos aptos para a fertilização) temos e realizamos a fertilização in vitro.
Nos dias seguintes à punção, vem a etapa do cultivo embrionário (também detalharemos em breve). Nesse processo verifica-se quais óvulos foram fertilizados, e depois quais dos fertilizados se dividiu (clivagem), tornando-se então um embrião.
PASSO 8: transferência do(s) embrião(ões) para o útero

Todo o processo é feito para que a gente chegue com sucesso a esta fase, uma das mais importantes: a transferência do(s) embrião(ões) para o útero. O objetivo é colocar os embriões de forma eficiente e sem traumas (ou com o menor trauma possível) no endométrio, o tecido que reveste o útero internamente e que vai acolher o embrião.
O embrião precisa se fixar nesse tecido para que seja nutrido e possa se desenvolver adequadamente. A transferência não demanda anestesia e é feita rapidamente, através de um exame ginecológico e o auxílio do ultrasom, sendo assim necessário que a paciente permaneça com a bexiga cheia.
PASSO 9: teste de gravidez

A nona etapa da FIV é o teste de gravidez. Após passados: “duas semanas da coleta dos óvulos, solicitamos, solicitamos o teste de sangue para determinação da presença do hormônio da gravidez no sangue. Se o resultado for positivo com beta-HCG acima de 50 UI/ml…. CONSEGUIMOS!!! Está grávida!!
PASSO 10: ultrassom para verificar a gravidez

15 dias após o teste de gravidez dar positivo, fazemos um exame de ultrassonografia transvaginal para a detecção clínica da gravidez. Isto quer dizer, para visualizar o saco gestacional. Assim saberemos se a gravidez está evoluindo de acordo e ou se há mais de um embrião implantado.
A reta final é talvez a mais emocionante para mães e pais. Um novo ultrassom para verificar os batimentos cardíacos do bebê e encaminhamento para o pré-natal. Daí em diante a paciente deve fazer todo o pré-natal e acompanhamento de uma gravidez normalmente, com o seu obstetra!.
Continue nos acompanhando pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.
Criopreservação: saiba quais são as indicações e como é feito o procedimento
Se você já ouviu falar em congelamento de gametas e embriões para uso futuro, então você já ouviu falar em criopreservação. Ela é uma forma segura de postergar a gravidez e, assim, preservar a idade mais jovem dos gametas ou embriões.
Para quem ela é indicada?
Ela pode acontecer em procedimentos de fertilização in vitro (#FIV) como parte da estratégica do tratamento ou para guardar algum material excedente para uso posterior e gerar uma nova tentativa de gravidez. E também por pessoas que querem ou precisam adiar a gravidez e decidem fazer o congelamento para usar o material em momento mais oportuno.
Ela é também procurada por homens com problemas como disfunção erétil ou pelos que vão se submeter à #vasectomia. Também é uma opção, por conveniência, para aqueles que estão em tratamento mas não poderão fazer a coleta no momento da inseminação.
Nesse processo, podem ser congelados embriões, sêmen e óvulos.
A técnica de congelamento de tecido ovariano foi recentemente liberada para preservação da fertilidade futura em casos selecionados.
Como a criopreservação é feita?
O primeiro passo é coletar o material que será criopreservado. Os gametas masculinos são coletados a partir da masturbação. Aqueles homens que não têm espermatozoides no sêmen ejaculado passam pela coleta por punção testicular.
Já as mulheres precisam ser submetidas, inicialmente, à estimulação ovariana e em seguida à coleta dos óvulos. Nos tratamentos de FIV, os embriões excedentes formados também podem ser criopreservados. O congelamento de tecido ovariano necessita de procedimento cirúrgico para obtenção do material a ser congelado.
E depois de coletados?
A criopreservação consiste em aplicar nitrogênio líquido (N2), gás inerte utilizado exclusivamente em processos de criopreservação, ao material coletado. Para manter as propriedades genéticas sem nenhum tipo de reação, as amostras são congeladas a baixíssimas temperaturas que chegam a -196ºC.
Continue nos acompanhando pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.

Aconselhamento genético: o que é e para quem é indicado?
Já ouviu falar disso? Sabe o que é o aconselhamento genético? Quer saber se o procedimento é indicado para você? Continue a leitura que a gente te explica.
Vamos começar pelo começo: o que é o aconselhamento genético?
É uma forma de avaliar a possibilidade de uma doença genética herdada ocorrer em um núcleo familiar. E é útil para orientar casais ou mães solo que pensam em ter filhos mas que, em razão do histórico da família, podem transmitir alguma patologia ou malformação ao bebê.
Além de observar as possibilidades de doenças, são debatidas as consequências para o bebê e para família, auxiliando melhores decisões quando se fala em planejamento reprodutivo.
Para quem o aconselhamento genético é indicado?
Principalmente para pessoas que têm histórico de alguma doença degenerativa em familiares próximos; casais de idade avançada; portadores de doenças genéticas ou que já tenham filhos com alguma anomalia ou má formação; casais consanguíneos, formados, por exemplo, por primos de primeiro grau.
Quais são etapas do aconselhamento genético?
Vamos por ordem:
1. A paciente ou casal passa por uma entrevista feita pelo geneticista para que sejam identificados possíveis problemas e riscos de alguma doença hereditária. O ponto de diálogo é essencial para que o médico conheça seu histórico familiar. É provável que demore um pouco, pois, para ser preciso, muitas informações devem ser coletadas.
Em seguida, são feitos exames físicos e, dependendo do caso, alguns complementares, como o exame de cariótipo.
2. Se houver algum diagnóstico, vamos para a fase de orientação sobre as possibilidades de patologias e, se possível, como deve ser feita a prevenção. O objetivo aqui é munir a paciente ou casal de informações sobre como será sua vida a partir da concepção, já que uma doença hereditária traz riscos e restrições das mais diversas, das psicológicas às econômicas.
3. Se o casal ou mãe solo optar por prosseguir o sonho de ter filhos, é aconselhada uma fertilização in vitro (FIV) e depois uma biópsia nos embriões formados para constatar se e quais deles são afetados pela doença em questão. Depois do resultado, somente os embriões saudáveis são implantados no útero da mulher.
⠀⠀⠀⠀⠀⠀
O objetivo é evitar que doenças graves continuem a se perpetuar pelas gerações que virão. Isso é cuidado.
Continue nos acompanhando pelo Instagram e Facebook para ficar por dentro de tudo o que está relacionado à reprodução humana e saúde reprodutiva.

Câncer de mama: diagnóstico precoce pode preservar fertilidade
Ainda não estamos em outubro, época de conscientização sobre o câncer de mama. Mas como saúde é tema para o ano inteiro, relembrar as pessoas da importância do diagnóstico precoce e tratamento adequado é pauta sempre.
Muitas pacientes tendem a desistir do sonho da maternidade quando o diagnóstico de câncer de mama é feito. Mas se ele for precoce, as chances de preservação da fertilidade são grandes e, com certeza, vale muito a pena tentar.
A preservação da fertilidade torna-se importante, pois a quimioterapia utilizada para o tratamento do câncer de mama pode comprometer o funcionamento ovariano, causando infertilidade futura.
A boa notícia é que os avanços da medicina tornaram mais eficazes os tratamentos para câncer de mama. E faz parte das responsabilidades do médico oncologista atentar-se à preservação da fertilidade das pacientes para garantir a possibilidade de serem mães após a cura da doença.
O diagnóstico precoce pode aumentar as chances de preservação da fertilidade, pois o funcionamento ovariano ainda não foi prejudicado. Neste caso, uma das técnicas mais procuradas é o congelamento de óvulos antes de iniciar o tratamento do câncer.
Congelamento de óvulos
Para isso, a paciente será submetida à indução da ovulação, um procedimento muito parecido com o tratamento indicado para fertilização in vitro. É simples: os óvulos são retirados para depois passaram pelo congelamento.
Se você considera passar pelo procedimento, saiba que existem duas possibilidades:
– Para o congelamento dos óvulos será necessário o uso de alguns medicamentos hormonais para que a estimulação ovariana gere uma maior quantidade de óvulos maduros. Quanto mais óvulos, maiores as chances dos futuros resultados serem positivos.
A medicação dependerá da sensibilidade do tumor ao estrogênio, já que, dependendo do quadro, a exposição ao hormônio pode piorar a evolução do câncer. A boa notícia é que existem formas de estimulação ovariana indicadas para esses casos de câncer de mama, que não pioram o prognóstico da paciente, pois eles mantêm os níveis hormonais baixos durante todo o tratamento. .
– Outra possibilidade é a retirada de óvulos ainda imaturos. Futuramente, esses óvulos imaturos poderão ser maturados em laboratório por meio da técnica de maturação in vitro, para que, possam ser fertilizados. No entanto, esse procedimento ainda é experimental e são necessárias mais pesquisas para que essa técnica possa ser indicada e realizada.
Congelamento de embriões
Muitas mulheres optam pelo congelamento de embriões, possível por meio da fertilização in vitro. Funciona assim: hormônios estimulam o ovário, os óvulos são retirados e depois passam pela fertilização em laboratório. Os embriões são formados e congelados e armazenados por tempo indeterminado.
O congelamento de embriões está indicado para os casos em que a mulher já tem um parceiro. Mas esta técnica exige mais atenção e cuidado, já que existem algumas particularidades legais. O fato de embriões já serem considerados, legal e eticamente, como seres vivos, impede que sejam descartados.
Estas são apenas duas das estratégias que a medicina reprodutiva oferece para preservação da fertilidade de mulheres diagnosticadas precocemente com câncer de mama.
A técnica adequada para o seu caso dependerá da sua idade, estágio exato da doença e tempo disponível para tratamento oncológico, de forma que as técnicas de preservação da fertilidade não atrapalhem a cura do câncer.

Como lidar quando o resultado da FIV der negativo?
A fertilização in vitro (FIV) é um dos métodos eficientes para casais e mães solo que buscam realizar o sonho de ter filhos: o tratamento é o mais buscado por trazer os melhores resultados clínicos quando se fala em reprodução assistida.
Tanto é que, segundo o 12º Relatório do Sistema Nacional de Produção de Embriões (SisEmbrio), em 2018, foram realizados 43.098 ciclos de FIV, representando um crescimento de 20% no Brasil.
Conhecido como “bebê de proveta”, o procedimento consiste na fecundação do embrião no laboratório, fora do útero materno. Tratamentos de alta qualidade e feitos por bons profissionais podem ter pelo menos duas vezes mais chances de sucesso em comparação às tentativas “naturais”.
Apesar dos bons números, o conhecimento científico e o aparato tecnológico não são suficientes para alcançar maiores níveis de efetividade pois o método não altera o patrimônio genético.
Isso significa que embriões com comprometimentos genéticos continuam sendo produzidos, fator que pode, na maior parte das vezes, prejudicar o tratamento. Ou seja, como qualquer outro procedimento médico e a despeito da evolução da medicina reprodutiva, a FIV pode, sim, dar errado.
Como dar e receber um “não” como resultado
Por se tratar de uma prática de alto investimento financeiro, emocional e psicológico dos das tentantes, é preciso um planejamento inteligente e bem informado antes mesmo de dar início a um tratamento com FIV.
Seja positivo ou negativo, os envolvidos devem estar preparados para os resultados. E que riscos estão correndo. Mas… como reagir diante de um resultado negativo da FIV?
Para esse tipo de situação, assim como para vários outros tratamentos tão delicados quanto, não existe existe receita de bolo. Afinal, cada um lida de um jeito com a expectativa de se tornar pai ou mãe, principalmente se este desejo é vivido entre a família e os amigos.
Para ajudar as e os tentantes a passar por esse momento tão complexo, damos algumas recomendações:
– Não abandone os prazeres em nenhuma fase do tratamento ou da vida:
Seja com exercícios físicos, trabalhos manuais ou programas culturais, mantenha o corpo e a mente em movimento. Isso certamente interfere na reação do organismo diante dos estímulos externos e dos questionamentos internos.
– Suporte terapêutico:
A dica é válida para todo o processo. Conte com apoio psicológico não apenas após o resultado, mas durante todas as fases de um tratamento de FIV.
Lidar com acontecimentos deste tipo pode ser um desafio a mais se você não puder contar com cuidados especiais. O acolhimento psicológico auxilia a busca de um presente mais leve, mas também contribui para boas reflexões sobre o passado e o futuro. Invista em ajuda profissional qualificada. Fará toda a diferença.
– Continue tentando:
um resultado negativo não deve ser encarado como o fim do sonho de ter filhos. Embora seja difícil, recomeçar é sempre um opção. Converse com o médico sobre possibilidades de tentar mais uma vez. É como dizem: o fim de um ciclo representa o início de outro.
Pode parecer falta de otimismo mas não perder de vista a possibilidade do resultado ser negativo prepara os casais e as mulheres tentantes para todo tipo de situação.
Gostou das dicas? Conte com o apoio de todo o corpo clínico da Reprodução Humana Mater Dei para passar pelo tratamento de FIV da melhor maneira possível. Estaremos à disposição.

Efeitos colaterais na reprodução assistida: por que você não deve temê-los
É normal que o medo dos efeitos colaterais assombre o pensamento de casais interessados em se submeter à reprodução assistida. Mas é para isso que estamos aqui: esclarecer dúvidas e amparar no que for preciso, ajudando a dissipar o medo.
Uma das dúvidas mais comuns entre os casais que chegam até nós tem a ver com as medicações usadas na indução da ovulação. Por serem hormônios injetáveis, os pacientes temem que a medicação leve ao desenvolvimento futuro de um câncer, ganho de peso e menopausa precoce. Mas tudo isso é mito.
Os efeitos mais comuns relatados por quem se submete a uma das técnicas de reprodução assistida são inchaço, dor de cabeça, irritabilidade e leve dor pélvica ou distensão abdominal.⠀⠀⠀⠀⠀⠀⠀⠀
Quando mais grave, o que pode ocorrer é a chamada síndrome do hiperestímulo ovariano, que é causada pela estimulação dos ovários e pode levar a acúmulo de líquido no abdome, dor abdominal importante, náuseas e vômitos.
Porém, graças à segurança dos medicamentos e dos protocolos atuais, a incidência desse tipo de problema é cada vez menor.

Qual é o melhor método de reprodução assistida?
Há várias modalidades terapêuticas disponíveis para quem sonha em ter uma criança. E a melhor delas é… Aquela que mais se enquadra às características de cada casal. Não há uma receita única que atenda a todos os casos… ⠀⠀⠀⠀⠀
- Fertilização in vitro – FIV: A fertilização ocorre no laboratório e os embriões são transferidos de volta para a cavidade uterina;
- Cirurgias: Para diagnóstico e tratamento de endometriose e alterações tubárias, por exemplo;
- Indução da ovulação: Uso de medicação que estimula os ovários a produzirem óvulos maduros;
- Inseminação Intrauterina – IIU: Indução de ovulação somada ao preparo e injeção de espermatozoides no útero, com a fertilização ocorrendo dentro do trato reprodutivo feminino.
Esses tratamentos são indicados para quem não conseguiu engravidar após um ano de vida sexual ativa (ou seis meses para mulheres com 36 anos ou mais), para casais de relação homoafetiva, em casos de postergação de fertilidade por motivos sociais e também em casos oncológicos.⠀⠀⠀⠀
Para todos eles, o atendimento é individualizado e leva em consideração o perfil de cada paciente. E isso vale para o tipo de tratamento indicado, para a medicação e até para as técnicas de laboratório utilizadas. É a medicina sendo baseada no paciente!
